FAQs
- Home
- FAQs
Sie haben keine Antwort auf Ihre Frage gefunden? Senden Sie uns bitte eine E-Mail. Bitte berücksichtigen Sie, dass wir 1 bis 3 Werktage zur Beantwortung Ihrer Fragen benötigen. Prüfen Sie ggf. den SPAM-Ordner Ihres E-Mail Postfaches, falls Sie unsere Antwort noch vermissen. Vielen Dank!
mail@hausarzt-emmerich.de
Allgemeine FAQs
Muss ich für einen Termin vorher anrufen oder kann ich auch ohne Termin vorbeikommen?
Wir empfehlen, vorab einen Termin zu vereinbaren – so vermeiden Sie Wartezeiten. Das geht ganz einfach per WhatsApp, E-Mail oder direkt online über unser Buchungssystem. In sehr dringenden Fällen können Sie natürlich auch ohne Termin vorbeikommen.
Wie erreiche ich die Praxis am besten?
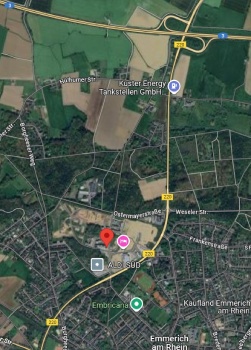
Sie finden uns in der Moritz-von-Nassau-Straße 19 in Emmerich, im 1. Obergeschoss des Haupteingangs am Ende des Flures. Parkplätze stehen direkt vor der Praxis zur Verfügung.
Auf unserer Website können Sie sich bequem die Route mit Google Maps berechnen lassen.
Auf unserer Website können Sie sich bequem die Route mit Google Maps berechnen lassen.
Welche Kassenleistungen werden übernommen und was sind IGeL-Leistungen?
Alle medizinisch notwendigen Leistungen rechnen wir direkt mit Ihrer Krankenkasse ab. Darüber hinaus bieten wir individuelle Gesundheitsleistungen (IGeL) an, die Sie auf Wunsch privat in Anspruch nehmen können.
Welche Kassenleistungen werden übernommen und was sind IGeL-Leistungen?
Alle medizinisch notwendigen Leistungen im Rahmen der gesetzlichen Krankenversicherung rechnen wir direkt mit Ihrer Krankenkasse ab.
Darüber hinaus gibt es sogenannte Individuelle Gesundheitsleistungen (IGeL). Diese Leistungen sind nicht im Leistungskatalog der gesetzlichen Krankenkassen enthalten. Sie können diese freiwillig und auf Wunsch in Anspruch nehmen und tragen die Kosten hierfür selbst. Selbstverständlich beraten wir Sie vorab transparent über Nutzen, Kosten und mögliche Alternativen.
Darüber hinaus gibt es sogenannte Individuelle Gesundheitsleistungen (IGeL). Diese Leistungen sind nicht im Leistungskatalog der gesetzlichen Krankenkassen enthalten. Sie können diese freiwillig und auf Wunsch in Anspruch nehmen und tragen die Kosten hierfür selbst. Selbstverständlich beraten wir Sie vorab transparent über Nutzen, Kosten und mögliche Alternativen.
Kann ich Rezepte oder Überweisungen auch online oder per WhatsApp bestellen?
Ja, Sie können uns über unsere Praxisnummer per WhatsApp oder per E-Mail kontaktieren. Bitte beachten Sie: Für Folgerezepte benötigen wir einmal pro Quartal Ihre Krankenkassenkarte im Original in der Praxis. Erst dann dürfen wir ein Rezept ausstellen.
Was mache ich, wenn ich außerhalb der Praxisöffnungszeiten ärztliche Hilfe brauche?
Wenden Sie sich an den ärztlichen Bereitschaftsdienst unter 116 117 oder in Notfällen direkt an den Rettungsdienst unter 112.
Leistungs FAQs
Wie informiere ich mich über Ihre Leistungen?
Einen Überblick über unsere medizinischen Leistungen finden Sie direkt auf unserer Website. Dort sind alle Angebote ausführlich beschrieben.
Zusätzlich beraten wir Sie gerne persönlich in der Praxis oder telefonisch. So können wir gemeinsam klären, welche Untersuchungen oder Behandlungen für Sie sinnvoll sind.
Zusätzlich beraten wir Sie gerne persönlich in der Praxis oder telefonisch. So können wir gemeinsam klären, welche Untersuchungen oder Behandlungen für Sie sinnvoll sind.
Ich habe Angst vor Arztbesuchen. Kann ich mich trotzdem an Ihre Praxis wenden?
Ja, selbstverständlich. Wir nehmen Ihre Sorgen ernst und gehen behutsam auf Ihre Ängste ein. Sie dürfen jederzeit offen ansprechen, wenn Ihnen etwas unangenehm ist oder Sie sich unsicher fühlen.
Wir nutzen spezielle Methoden, um Ihre Anspannung zu verringern und Ihnen Schritt für Schritt Sicherheit zu geben.
Bitte teilen Sie uns bereits bei der Terminvereinbarung (per Telefon, WhatsApp oder E-Mail) mit, dass Sie Angstpatient:in sind. So können wir uns besser auf Ihren Besuch vorbereiten und Ihnen ausreichend Zeit und Ruhe einplanen.
Wir nutzen spezielle Methoden, um Ihre Anspannung zu verringern und Ihnen Schritt für Schritt Sicherheit zu geben.
Bitte teilen Sie uns bereits bei der Terminvereinbarung (per Telefon, WhatsApp oder E-Mail) mit, dass Sie Angstpatient:in sind. So können wir uns besser auf Ihren Besuch vorbereiten und Ihnen ausreichend Zeit und Ruhe einplanen.
Wie lange muss ich auf Laborergebnisse warten?
In der Regel liegen die Ergebnisse nach 1–2 Tagen vor. Bei speziellen Untersuchungen kann es manchmal etwas länger dauern – wir informieren Sie aber, sobald die Befunde vorliegen.
In dringenden Fällen werden wir direkt vom Labor benachrichtigt und melden uns umgehend am selben Tag oder spätestens am Folgetag bei Ihnen.
In dringenden Fällen werden wir direkt vom Labor benachrichtigt und melden uns umgehend am selben Tag oder spätestens am Folgetag bei Ihnen.
Ich habe meinen Impfausweis verloren – was nun?
Fehlen Impfdokumente oder sind Einträge unklar, gilt: Nur dokumentierte Impfungen gelten als durchgeführt. Die STIKO empfiehlt in diesen Fällen, indizierte Impfungen nachzuholen anstatt routinemäßig Antikörpertests zu veranlassen. Serologische Titerbestimmungen sind nur in Ausnahmefällen sinnvoll (z. B. bei speziellen Fragestellungen wie Hepatitis B in Risikoberufen).
Themen-FAQs
FAQ – Alkohol: Wahrheit. Folgen. Auswege.
### 1. *Warum ist Alkohol so gefährlich – obwohl er gesellschaftlich akzeptiert ist?*
Alkohol ist *kein harmloses Genussmittel, sondern ein **neurotoxisches Zellgift*.
Er beeinflusst:
* Gehirnchemie (Dopamin, GABA, Glutamat),
* Hormonhaushalt,
* Immunsystem,
* Stoffwechsel & Organe (v. a. Leber, Herz, Gehirn).
Das Tückische: Weil Alkohol *gesellschaftlich normalisiert* wird, erkennen viele Menschen ihre Abhängigkeit erst sehr spät.
👉 Alkoholabhängigkeit ist *eine der am häufigsten unterschätzten Krankheiten*.
---
### 2. *Ab wann spricht man von Alkoholabhängigkeit?*
Es gibt keine feste „Grenze“. Entscheidend sind *Verhalten und Wirkung*, nicht nur die Menge.
Typische Warnzeichen:
* regelmäßiger oder täglicher Konsum
* Gedanken kreisen um den nächsten Drink
* Kontrollverlust („Nur ein Glas“ wird mehr)
* Unruhe oder Gereiztheit bei Abstinenz
* Stimmungsschwankungen oder Schlafprobleme
👉 Alkoholabhängigkeit ist *eine Erkrankung des Gehirns*, nicht der Willenskraft.
---
### 3. *Wie schnell kann Alkohol abhängig machen?*
Schneller, als viele glauben. Bereits *nach wenigen Wochen regelmäßigem Konsum* kann sich das *Belohnungssystem des Gehirns* verändern.
* Gewöhnung → mehr Alkohol nötig für gleiche Wirkung
* Psychische Abhängigkeit → Alkohol wird zur Stressregulation
* Körperliche Abhängigkeit → Entzugssymptome beim Weglassen
---
### 4. *Was sind die häufigsten Anzeichen einer Alkoholabhängigkeit?*
* zunehmender Konsum (Menge oder Häufigkeit)
* Stimmungsschwankungen, Antriebslosigkeit
* morgendliches Zittern, Schwitzen, Unruhe
* Rechtfertigungen („Ich brauch das zum Entspannen…“)
* auffällige Leberwerte oder Blutdruck
* sozialer Rückzug
👉 Je früher erkannt, desto leichter ist der Ausstieg.
---
### 5. *Welche körperlichen Folgen kann Alkohol haben?*
Langfristiger Konsum kann zu schweren Krankheiten führen:
* *Alkoholvergiftung* (akut lebensgefährlich)
* *Leberzirrhose, **Fettleber*
* *Kardiomyopathie*
* *Krebserkrankung* (Mund, Rachen, Speiseröhre, Leber)
* Nervenschäden, Konzentrationsprobleme, Impotenz
❗ Schon geringe tägliche Mengen erhöhen das Risiko deutlich.
---
### 6. *Welche psychischen Folgen hat Alkohol?*
* Stimmungsschwankungen, Angst, Depressionen
* Schlafstörungen
* Gereiztheit, Schuldgefühle, Isolation
* Kontrollverlust über Verhalten und Emotionen
👉 Alkohol ist ein *Depressivum* – er dämpft das Nervensystem.
---
### 7. *Warum fällt es so schwer, mit Alkohol aufzuhören?*
Weil Alkohol das *Belohnungszentrum des Gehirns* manipuliert:
* Kurzfristig Dopaminrausch → Wohlgefühl
* Danach Dopaminabfall → Gereiztheit, Leere, Craving
* Das Gehirn verlernt, Freude *ohne Alkohol* zu empfinden.
👉 Sucht ist kein Charaktermangel, sondern ein *biochemischer Mechanismus* – aber ein *behandelbarer*.
---
### 8. *Wie gefährlich ist ein plötzlicher Entzug?*
Sehr gefährlich.
Ein körperlicher Alkoholentzug kann *lebensbedrohlich* sein:
* Krampfanfälle, Halluzinationen, Delir, Kreislaufversagen
* *Delirium tremens* ist ein medizinischer Notfall.
👉 Wer abhängig ist, sollte *niemals allein* aufhören, sondern mit ärztlicher Begleitung.
---
### 9. *Welche Wege gibt es, vom Alkohol loszukommen?*
* Ambulante oder stationäre Entzugsbehandlung
* Entwöhnungs- & Verhaltenstherapie
* Rückfallprävention & psychologische Begleitung
* Medikamente zur Entzugserleichterung
* Selbsthilfegruppen & digitale Programme
👉 Der wichtigste Schritt: *Hilfe annehmen*, bevor der Körper ruft.
---
### 10. *Wie hoch sind die Chancen auf ein alkoholfreies Leben?*
Sehr gut – wenn medizinische Behandlung, psychologische Stabilisierung und *neue Lebensstrukturen* zusammenspielen:
✅ Professioneller Entzug
✅ Strategien gegen Rückfall
✅ Unterstützendes Umfeld
✅ Eigenverantwortung & Motivation
👉 Heilung bedeutet nicht nur Verzicht auf Alkohol – sondern das *Zurückgewinnen von Lebensqualität*.
---
### 11. *Was sind die häufigsten Auslöser für einen Rückfall?*
* Stress und emotionale Belastung
* Einsamkeit, negative Stimmung
* gesellschaftlicher Druck („Ein Glas schadet nicht…“)
* falsches Umfeld
* fehlende Bewältigungsstrategien
💡 Rückfälle sind *kein Scheitern*, sondern Hinweise, wo noch Unterstützung gebraucht wird.
---
### 12. *Wie kann ich Rückfällen vorbeugen?*
* Trigger frühzeitig erkennen
* stabile Tagesstruktur aufbauen
* Sport, Atemübungen, Meditation
* klares Nein zu Risikosituationen
* regelmäßiger Austausch mit Therapeuten oder Gruppen
👉 Stabilität entsteht durch *bewusste tägliche Entscheidungen*.
---
### 13. *Wie verändert sich das Leben nach dem Ausstieg?*
* *Körperlich:* Leber regeneriert, Blutdruck stabilisiert sich, Schlaf wird erholsam.
* *Geistig:* Klarheit, Energie, Konzentration kehren zurück.
* *Emotional:* Selbstwert und Lebensfreude steigen.
* *Sozial:* Beziehungen werden ehrlicher und tiefer.
> „Ich habe nicht nur den Alkohol hinter mir gelassen – ich habe mein Leben zurückbekommen.“
---
### 14. *Was ist der wichtigste erste Schritt?*
👉 *Ehrlichkeit.*
👉 *Reden – nicht schweigen.*
👉 *Hilfe annehmen – nicht warten.*
Sucht ist eine *behandelbare Erkrankung*.
Jeder Mensch kann ein Leben in Freiheit, Klarheit und Selbstbestimmung zurückgewinnen.
---
✅ *Zusammenfassung:*
* Alkohol ist ein Zellgift mit hoher Suchtgefahr.
* Abhängigkeit ist *heilbar*, aber sie braucht professionelle Begleitung.
* Rückfälle sind Signale, keine Niederlagen.
* Der Ausstieg bedeutet nicht Verlust – sondern *Freiheit*.
Alkohol ist *kein harmloses Genussmittel, sondern ein **neurotoxisches Zellgift*.
Er beeinflusst:
* Gehirnchemie (Dopamin, GABA, Glutamat),
* Hormonhaushalt,
* Immunsystem,
* Stoffwechsel & Organe (v. a. Leber, Herz, Gehirn).
Das Tückische: Weil Alkohol *gesellschaftlich normalisiert* wird, erkennen viele Menschen ihre Abhängigkeit erst sehr spät.
👉 Alkoholabhängigkeit ist *eine der am häufigsten unterschätzten Krankheiten*.
---
### 2. *Ab wann spricht man von Alkoholabhängigkeit?*
Es gibt keine feste „Grenze“. Entscheidend sind *Verhalten und Wirkung*, nicht nur die Menge.
Typische Warnzeichen:
* regelmäßiger oder täglicher Konsum
* Gedanken kreisen um den nächsten Drink
* Kontrollverlust („Nur ein Glas“ wird mehr)
* Unruhe oder Gereiztheit bei Abstinenz
* Stimmungsschwankungen oder Schlafprobleme
👉 Alkoholabhängigkeit ist *eine Erkrankung des Gehirns*, nicht der Willenskraft.
---
### 3. *Wie schnell kann Alkohol abhängig machen?*
Schneller, als viele glauben. Bereits *nach wenigen Wochen regelmäßigem Konsum* kann sich das *Belohnungssystem des Gehirns* verändern.
* Gewöhnung → mehr Alkohol nötig für gleiche Wirkung
* Psychische Abhängigkeit → Alkohol wird zur Stressregulation
* Körperliche Abhängigkeit → Entzugssymptome beim Weglassen
---
### 4. *Was sind die häufigsten Anzeichen einer Alkoholabhängigkeit?*
* zunehmender Konsum (Menge oder Häufigkeit)
* Stimmungsschwankungen, Antriebslosigkeit
* morgendliches Zittern, Schwitzen, Unruhe
* Rechtfertigungen („Ich brauch das zum Entspannen…“)
* auffällige Leberwerte oder Blutdruck
* sozialer Rückzug
👉 Je früher erkannt, desto leichter ist der Ausstieg.
---
### 5. *Welche körperlichen Folgen kann Alkohol haben?*
Langfristiger Konsum kann zu schweren Krankheiten führen:
* *Alkoholvergiftung* (akut lebensgefährlich)
* *Leberzirrhose, **Fettleber*
* *Kardiomyopathie*
* *Krebserkrankung* (Mund, Rachen, Speiseröhre, Leber)
* Nervenschäden, Konzentrationsprobleme, Impotenz
❗ Schon geringe tägliche Mengen erhöhen das Risiko deutlich.
---
### 6. *Welche psychischen Folgen hat Alkohol?*
* Stimmungsschwankungen, Angst, Depressionen
* Schlafstörungen
* Gereiztheit, Schuldgefühle, Isolation
* Kontrollverlust über Verhalten und Emotionen
👉 Alkohol ist ein *Depressivum* – er dämpft das Nervensystem.
---
### 7. *Warum fällt es so schwer, mit Alkohol aufzuhören?*
Weil Alkohol das *Belohnungszentrum des Gehirns* manipuliert:
* Kurzfristig Dopaminrausch → Wohlgefühl
* Danach Dopaminabfall → Gereiztheit, Leere, Craving
* Das Gehirn verlernt, Freude *ohne Alkohol* zu empfinden.
👉 Sucht ist kein Charaktermangel, sondern ein *biochemischer Mechanismus* – aber ein *behandelbarer*.
---
### 8. *Wie gefährlich ist ein plötzlicher Entzug?*
Sehr gefährlich.
Ein körperlicher Alkoholentzug kann *lebensbedrohlich* sein:
* Krampfanfälle, Halluzinationen, Delir, Kreislaufversagen
* *Delirium tremens* ist ein medizinischer Notfall.
👉 Wer abhängig ist, sollte *niemals allein* aufhören, sondern mit ärztlicher Begleitung.
---
### 9. *Welche Wege gibt es, vom Alkohol loszukommen?*
* Ambulante oder stationäre Entzugsbehandlung
* Entwöhnungs- & Verhaltenstherapie
* Rückfallprävention & psychologische Begleitung
* Medikamente zur Entzugserleichterung
* Selbsthilfegruppen & digitale Programme
👉 Der wichtigste Schritt: *Hilfe annehmen*, bevor der Körper ruft.
---
### 10. *Wie hoch sind die Chancen auf ein alkoholfreies Leben?*
Sehr gut – wenn medizinische Behandlung, psychologische Stabilisierung und *neue Lebensstrukturen* zusammenspielen:
✅ Professioneller Entzug
✅ Strategien gegen Rückfall
✅ Unterstützendes Umfeld
✅ Eigenverantwortung & Motivation
👉 Heilung bedeutet nicht nur Verzicht auf Alkohol – sondern das *Zurückgewinnen von Lebensqualität*.
---
### 11. *Was sind die häufigsten Auslöser für einen Rückfall?*
* Stress und emotionale Belastung
* Einsamkeit, negative Stimmung
* gesellschaftlicher Druck („Ein Glas schadet nicht…“)
* falsches Umfeld
* fehlende Bewältigungsstrategien
💡 Rückfälle sind *kein Scheitern*, sondern Hinweise, wo noch Unterstützung gebraucht wird.
---
### 12. *Wie kann ich Rückfällen vorbeugen?*
* Trigger frühzeitig erkennen
* stabile Tagesstruktur aufbauen
* Sport, Atemübungen, Meditation
* klares Nein zu Risikosituationen
* regelmäßiger Austausch mit Therapeuten oder Gruppen
👉 Stabilität entsteht durch *bewusste tägliche Entscheidungen*.
---
### 13. *Wie verändert sich das Leben nach dem Ausstieg?*
* *Körperlich:* Leber regeneriert, Blutdruck stabilisiert sich, Schlaf wird erholsam.
* *Geistig:* Klarheit, Energie, Konzentration kehren zurück.
* *Emotional:* Selbstwert und Lebensfreude steigen.
* *Sozial:* Beziehungen werden ehrlicher und tiefer.
> „Ich habe nicht nur den Alkohol hinter mir gelassen – ich habe mein Leben zurückbekommen.“
---
### 14. *Was ist der wichtigste erste Schritt?*
👉 *Ehrlichkeit.*
👉 *Reden – nicht schweigen.*
👉 *Hilfe annehmen – nicht warten.*
Sucht ist eine *behandelbare Erkrankung*.
Jeder Mensch kann ein Leben in Freiheit, Klarheit und Selbstbestimmung zurückgewinnen.
---
✅ *Zusammenfassung:*
* Alkohol ist ein Zellgift mit hoher Suchtgefahr.
* Abhängigkeit ist *heilbar*, aber sie braucht professionelle Begleitung.
* Rückfälle sind Signale, keine Niederlagen.
* Der Ausstieg bedeutet nicht Verlust – sondern *Freiheit*.
FAQ – Demenz verstehen
### 1. *Was ist Demenz?*
Demenz ist *keine einzelne Krankheit, sondern ein **Sammelbegriff für verschiedene Erkrankungen des Gehirns*, die dazu führen, dass:
* *Gedächtnis*,
* *Orientierung*,
* *Sprache*,
* *Denkvermögen*
und *Alltagsfähigkeiten* nach und nach nachlassen.
👉 Entscheidend: *Demenz ist nicht „normales Altern“, sondern eine **medizinische Erkrankung*, die behandelt und begleitet werden kann.
---
### 2. *Welche Formen von Demenz gibt es?*
Die häufigsten Formen sind:
* *Alzheimer-Krankheit* – ca. 60–70 % aller Fälle
* *Vaskuläre Demenz* – durch Durchblutungsstörungen im Gehirn
* *Frontotemporale Demenz* – oft mit Veränderungen in Verhalten und Sprache
* *Lewy-Körperchen-Demenz* – häufig kombiniert mit Bewegungsstörungen
👉 Jede Form hat ihre eigenen Besonderheiten, Verläufe und Behandlungsansätze.
---
### 3. *Was sind die ersten Anzeichen einer Demenz?*
Frühsymptome werden oft übersehen oder als „Altersvergesslichkeit“ abgetan:
* zunehmende Vergesslichkeit (z. B. Termine, Namen)
* Orientierungsschwierigkeiten
* Wortfindungsstörungen
* Stimmungsschwankungen oder Rückzug
* Probleme, gewohnte Abläufe selbstständig zu bewältigen
💡 Je früher die Diagnose, desto besser können Therapie und Alltagshilfen wirken.
---
### 4. *Wie entsteht Demenz?*
Je nach Form sind die Ursachen unterschiedlich – häufig spielen zusammen:
* Ablagerungen schädlicher Eiweiße im Gehirn (z. B. Beta-Amyloid bei Alzheimer)
* Durchblutungsstörungen
* Entzündliche Prozesse
* Stoffwechsel- und Gefäßveränderungen
Das führt zu einer *langsamen Schädigung und Schrumpfung bestimmter Hirnareale*, die für Gedächtnis, Sprache und Orientierung zuständig sind.
---
### 5. *Wie wird eine Demenz diagnostiziert?*
* ausführliches ärztliches Gespräch & Anamnese
* Gedächtnis- und Konzentrationstests
* neurologische Untersuchung
* Laboruntersuchungen (zum Ausschluss behandelbarer Ursachen)
* bildgebende Verfahren (z. B. MRT oder CT des Gehirns)
👉 Ziel: Die Form der Demenz zu erkennen und *eine individuelle Behandlungsstrategie* zu entwickeln.
---
### 6. *Kann man Demenz heilen?*
Zurzeit *ist Demenz nicht heilbar*, aber:
* der Verlauf kann *verlangsamt*,
* Symptome *gelindert*,
* Selbstständigkeit *verlängert*,
* und Lebensqualität *deutlich verbessert* werden.
👉 Je früher die Behandlung beginnt, desto größer ist der Einfluss auf den Verlauf.
---
### 7. *Welche Behandlungsmöglichkeiten gibt es?*
Je nach Form und Stadium:
* *Medikamente*, die den Abbau der Nervenzellen verlangsamen (z. B. Cholinesterase-Hemmer bei Alzheimer)
* *Therapien* zur Förderung von Gedächtnis, Sprache, Mobilität
* *Behandlung begleitender Symptome* (z. B. Depression, Schlafstörungen, Unruhe)
* *Angehörigenschulungen und Entlastungsangebote*
👉 Wichtig ist ein *ganzheitlicher Therapieansatz* – nicht nur Medikamente.
---
### 8. *Was kann man selbst tun, um das Fortschreiten zu bremsen?*
* geistige Aktivität (z. B. Lesen, Rätsel, Gespräche)
* körperliche Bewegung
* gesunde Ernährung (z. B. mediterran)
* geregelter Schlaf
* soziale Kontakte
* Kontrolle von Blutdruck, Zucker und Cholesterin
👉 Ein aktiver Lebensstil kann *das Fortschreiten verlangsamen und Symptome stabilisieren*.
---
### 9. *Ist Demenz erblich?*
In den meisten Fällen: *Nein*.
Nur *ein kleiner Teil* der Demenzerkrankungen hat eine *klare genetische Ursache*.
Allerdings: *familiäre Häufungen* sind möglich – insbesondere bei frühem Krankheitsbeginn.
👉 Ein erhöhtes Risiko bedeutet *nicht automatisch*, dass man erkrankt.
---
### 10. *Wie kann ich als Angehöriger helfen?*
* Geduld & Struktur geben
* den Alltag vereinfachen (klare Routinen, Orientierungshilfen)
* Sicherheit schaffen (z. B. keine Stolperfallen, Notrufsysteme)
* gemeinsam aktiv bleiben
* *eigene Belastung ernst nehmen* und Entlastungsangebote nutzen (z. B. Pflegeberatung, Tagespflege)
💡 Angehörige sind *Mitbetroffene* – ihre Stabilität hilft auch dem Patienten.
---
### 11. *Wie verläuft eine Demenz typischerweise?*
Der Verlauf ist *langsam fortschreitend*:
* *Frühstadium:* leichte Vergesslichkeit, Alltag meist machbar
* *Mittleres Stadium:* zunehmende Hilfsbedürftigkeit, Desorientierung
* *Spätstadium:* vollständige Pflegebedürftigkeit, Verlust vieler Alltagsfähigkeiten
👉 Die Verläufe sind individuell – *gute Betreuung* kann Lebensqualität auch in späten Phasen sichern.
---
### 12. *Gibt es Möglichkeiten der Prävention?*
Ja. Wissenschaftlich belegt ist, dass folgende Maßnahmen *das Risiko senken können*:
✅ Bewegung (mind. 150 Minuten pro Woche)
✅ geistige Aktivität & lebenslanges Lernen
✅ gesunde Ernährung (z. B. mediterran, Omega-3-Fettsäuren)
✅ Blutdruck, Blutzucker & Cholesterin gut einstellen
✅ nicht rauchen, Alkohol reduzieren
✅ ausreichend Schlaf & Stressreduktion
👉 Gehirntraining beginnt *lange vor den ersten Symptomen*.
---
### 13. *Was ist der Unterschied zwischen Altersvergesslichkeit und Demenz?*
* *Altersvergesslichkeit:* langsames, normales Nachlassen der Merkfähigkeit – das Gedächtnis „arbeitet langsamer“, aber Informationen bleiben grundsätzlich abrufbar.
* *Demenz:* Informationen gehen *verloren*, Alltagsfähigkeit sinkt, Veränderungen sind fortschreitend.
👉 Warnzeichen ernst nehmen und *frühzeitig abklären lassen*.
---
### 14. *Wie kann ein Leben mit Demenz gelingen?*
* *Struktur statt Chaos:* feste Routinen geben Sicherheit.
* *Selbstbestimmung so lange wie möglich erhalten.*
* *Frühzeitig Unterstützung organisieren.*
* *Ressourcen nutzen:* Angehörige, Pflegeberatung, Hilfsdienste, Demenznetzwerke.
* *Wertschätzung, Würde und Menschlichkeit* stehen im Mittelpunkt.
---
✅ *Fazit:*
Demenz ist eine ernstzunehmende Erkrankung – aber kein Grund für Hoffnungslosigkeit.
Frühe Diagnose, moderne Therapien, Lebensstilmaßnahmen und ein unterstützendes Umfeld können *viel bewirken*.
Demenz ist *keine einzelne Krankheit, sondern ein **Sammelbegriff für verschiedene Erkrankungen des Gehirns*, die dazu führen, dass:
* *Gedächtnis*,
* *Orientierung*,
* *Sprache*,
* *Denkvermögen*
und *Alltagsfähigkeiten* nach und nach nachlassen.
👉 Entscheidend: *Demenz ist nicht „normales Altern“, sondern eine **medizinische Erkrankung*, die behandelt und begleitet werden kann.
---
### 2. *Welche Formen von Demenz gibt es?*
Die häufigsten Formen sind:
* *Alzheimer-Krankheit* – ca. 60–70 % aller Fälle
* *Vaskuläre Demenz* – durch Durchblutungsstörungen im Gehirn
* *Frontotemporale Demenz* – oft mit Veränderungen in Verhalten und Sprache
* *Lewy-Körperchen-Demenz* – häufig kombiniert mit Bewegungsstörungen
👉 Jede Form hat ihre eigenen Besonderheiten, Verläufe und Behandlungsansätze.
---
### 3. *Was sind die ersten Anzeichen einer Demenz?*
Frühsymptome werden oft übersehen oder als „Altersvergesslichkeit“ abgetan:
* zunehmende Vergesslichkeit (z. B. Termine, Namen)
* Orientierungsschwierigkeiten
* Wortfindungsstörungen
* Stimmungsschwankungen oder Rückzug
* Probleme, gewohnte Abläufe selbstständig zu bewältigen
💡 Je früher die Diagnose, desto besser können Therapie und Alltagshilfen wirken.
---
### 4. *Wie entsteht Demenz?*
Je nach Form sind die Ursachen unterschiedlich – häufig spielen zusammen:
* Ablagerungen schädlicher Eiweiße im Gehirn (z. B. Beta-Amyloid bei Alzheimer)
* Durchblutungsstörungen
* Entzündliche Prozesse
* Stoffwechsel- und Gefäßveränderungen
Das führt zu einer *langsamen Schädigung und Schrumpfung bestimmter Hirnareale*, die für Gedächtnis, Sprache und Orientierung zuständig sind.
---
### 5. *Wie wird eine Demenz diagnostiziert?*
* ausführliches ärztliches Gespräch & Anamnese
* Gedächtnis- und Konzentrationstests
* neurologische Untersuchung
* Laboruntersuchungen (zum Ausschluss behandelbarer Ursachen)
* bildgebende Verfahren (z. B. MRT oder CT des Gehirns)
👉 Ziel: Die Form der Demenz zu erkennen und *eine individuelle Behandlungsstrategie* zu entwickeln.
---
### 6. *Kann man Demenz heilen?*
Zurzeit *ist Demenz nicht heilbar*, aber:
* der Verlauf kann *verlangsamt*,
* Symptome *gelindert*,
* Selbstständigkeit *verlängert*,
* und Lebensqualität *deutlich verbessert* werden.
👉 Je früher die Behandlung beginnt, desto größer ist der Einfluss auf den Verlauf.
---
### 7. *Welche Behandlungsmöglichkeiten gibt es?*
Je nach Form und Stadium:
* *Medikamente*, die den Abbau der Nervenzellen verlangsamen (z. B. Cholinesterase-Hemmer bei Alzheimer)
* *Therapien* zur Förderung von Gedächtnis, Sprache, Mobilität
* *Behandlung begleitender Symptome* (z. B. Depression, Schlafstörungen, Unruhe)
* *Angehörigenschulungen und Entlastungsangebote*
👉 Wichtig ist ein *ganzheitlicher Therapieansatz* – nicht nur Medikamente.
---
### 8. *Was kann man selbst tun, um das Fortschreiten zu bremsen?*
* geistige Aktivität (z. B. Lesen, Rätsel, Gespräche)
* körperliche Bewegung
* gesunde Ernährung (z. B. mediterran)
* geregelter Schlaf
* soziale Kontakte
* Kontrolle von Blutdruck, Zucker und Cholesterin
👉 Ein aktiver Lebensstil kann *das Fortschreiten verlangsamen und Symptome stabilisieren*.
---
### 9. *Ist Demenz erblich?*
In den meisten Fällen: *Nein*.
Nur *ein kleiner Teil* der Demenzerkrankungen hat eine *klare genetische Ursache*.
Allerdings: *familiäre Häufungen* sind möglich – insbesondere bei frühem Krankheitsbeginn.
👉 Ein erhöhtes Risiko bedeutet *nicht automatisch*, dass man erkrankt.
---
### 10. *Wie kann ich als Angehöriger helfen?*
* Geduld & Struktur geben
* den Alltag vereinfachen (klare Routinen, Orientierungshilfen)
* Sicherheit schaffen (z. B. keine Stolperfallen, Notrufsysteme)
* gemeinsam aktiv bleiben
* *eigene Belastung ernst nehmen* und Entlastungsangebote nutzen (z. B. Pflegeberatung, Tagespflege)
💡 Angehörige sind *Mitbetroffene* – ihre Stabilität hilft auch dem Patienten.
---
### 11. *Wie verläuft eine Demenz typischerweise?*
Der Verlauf ist *langsam fortschreitend*:
* *Frühstadium:* leichte Vergesslichkeit, Alltag meist machbar
* *Mittleres Stadium:* zunehmende Hilfsbedürftigkeit, Desorientierung
* *Spätstadium:* vollständige Pflegebedürftigkeit, Verlust vieler Alltagsfähigkeiten
👉 Die Verläufe sind individuell – *gute Betreuung* kann Lebensqualität auch in späten Phasen sichern.
---
### 12. *Gibt es Möglichkeiten der Prävention?*
Ja. Wissenschaftlich belegt ist, dass folgende Maßnahmen *das Risiko senken können*:
✅ Bewegung (mind. 150 Minuten pro Woche)
✅ geistige Aktivität & lebenslanges Lernen
✅ gesunde Ernährung (z. B. mediterran, Omega-3-Fettsäuren)
✅ Blutdruck, Blutzucker & Cholesterin gut einstellen
✅ nicht rauchen, Alkohol reduzieren
✅ ausreichend Schlaf & Stressreduktion
👉 Gehirntraining beginnt *lange vor den ersten Symptomen*.
---
### 13. *Was ist der Unterschied zwischen Altersvergesslichkeit und Demenz?*
* *Altersvergesslichkeit:* langsames, normales Nachlassen der Merkfähigkeit – das Gedächtnis „arbeitet langsamer“, aber Informationen bleiben grundsätzlich abrufbar.
* *Demenz:* Informationen gehen *verloren*, Alltagsfähigkeit sinkt, Veränderungen sind fortschreitend.
👉 Warnzeichen ernst nehmen und *frühzeitig abklären lassen*.
---
### 14. *Wie kann ein Leben mit Demenz gelingen?*
* *Struktur statt Chaos:* feste Routinen geben Sicherheit.
* *Selbstbestimmung so lange wie möglich erhalten.*
* *Frühzeitig Unterstützung organisieren.*
* *Ressourcen nutzen:* Angehörige, Pflegeberatung, Hilfsdienste, Demenznetzwerke.
* *Wertschätzung, Würde und Menschlichkeit* stehen im Mittelpunkt.
---
✅ *Fazit:*
Demenz ist eine ernstzunehmende Erkrankung – aber kein Grund für Hoffnungslosigkeit.
Frühe Diagnose, moderne Therapien, Lebensstilmaßnahmen und ein unterstützendes Umfeld können *viel bewirken*.
FAQ – Long COVID & ME/CFS verstehen
### 1. *Was ist Long COVID?*
„Long COVID“ bezeichnet *anhaltende oder neu auftretende Beschwerden* nach einer *Infektion mit COVID-19, die **länger als 4 Wochen* bestehen – oft auch über Monate.
Typische Symptome:
* starke Erschöpfung / Fatigue
* Konzentrations- und Gedächtnisstörungen („Brain Fog“)
* Atemnot, Kurzatmigkeit
* Muskelschmerzen, Kopfschmerzen
* Herzrasen, Kreislaufprobleme
* Schlafstörungen
👉 Long COVID ist *keine Einbildung, sondern eine **anerkannte medizinische Erkrankung* mit komplexen Mechanismen.
---
### 2. *Was ist ME/CFS?*
*Myalgische Enzephalomyelitis/Chronisches Fatigue-Syndrom (ME/CFS)* ist eine *schwere neuroimmunologische Erkrankung*, die oft nach Infektionen entsteht – z. B. nach COVID, aber auch nach anderen Virusinfekten.
Kernsymptom:
* *Post-Exertional Malaise (PEM)* = *Zustandsverschlechterung nach körperlicher oder geistiger Belastung*, oft zeitverzögert.
Weitere häufige Symptome:
* extreme Erschöpfung, die durch Ruhe nicht verschwindet
* Kreislaufprobleme, Schwindel
* Reizempfindlichkeit (Licht, Geräusche)
* kognitive Einschränkungen
* Muskelschmerzen
👉 ME/CFS ist *nicht „normale Müdigkeit“, sondern eine **ernstzunehmende chronische Erkrankung*.
---
### 3. *Wie hängen Long COVID und ME/CFS zusammen?*
Ein Teil der Long-COVID-Patient:innen entwickelt Symptome, die *klinisch und biologisch mit ME/CFS übereinstimmen*.
* Long COVID kann *ausheilen oder in ME/CFS übergehen*.
* Beide Erkrankungen zeigen *ähnliche pathophysiologische Muster*, u. a.
* Dysfunktion des Immunsystems
* gestörte autonome Regulation (z. B. Kreislauf, Herzfrequenz)
* Mitochondriale Energieprobleme
* Entzündungsprozesse im Nervensystem.
👉 Daher werden Long COVID und ME/CFS *oft gemeinsam betrachtet*.
---
### 4. *Wie wird Long COVID bzw. ME/CFS diagnostiziert?*
Es gibt *keinen einzelnen „Bluttest“*, der die Erkrankung beweist.
Die Diagnose basiert auf:
* ausführlicher *Anamnese und Symptomdokumentation*
* körperlicher Untersuchung (inkl. Belastungstoleranz)
* Ausschluss anderer Erkrankungen
* ggf. Laboruntersuchungen, Funktionsdiagnostik (z. B. Herz, Lunge, Hormone)
* bei ME/CFS: standardisierte Diagnosekriterien (z. B. Canadian Consensus Criteria, IOM-Kriterien)
👉 Eine *frühe, präzise Diagnose* ist entscheidend für die richtige Therapieplanung.
---
### 5. *Was sind die häufigsten Symptome im Alltag?*
* extreme körperliche und geistige *Erschöpfbarkeit*
* *Kreislaufprobleme* (z. B. Schwindel beim Aufstehen, Herzrasen)
* *Brain Fog* – Konzentration, Merkfähigkeit und Wortfindung eingeschränkt
* *Muskel- und Gelenkschmerzen*
* *Schlafstörungen*, nicht erholsamer Schlaf
* Überempfindlichkeit gegenüber Licht, Geräuschen oder Gerüchen
👉 Viele Patient:innen sehen äußerlich „gesund“ aus – das macht die Erkrankung für das Umfeld oft schwer nachvollziehbar.
---
### 6. *Wie unterscheidet sich ME/CFS von normaler Erschöpfung?*
* *Normale Müdigkeit:* besser nach Schlaf oder Ruhe.
* *ME/CFS-Fatigue:* bleibt trotz Ruhe bestehen, wird oft schlimmer.
* Belastung kann *zu massiver Zustandsverschlechterung (PEM)* führen, die Tage oder Wochen anhält.
👉 Dieses Kernsymptom unterscheidet ME/CFS klar von anderen Erschöpfungszuständen.
---
### 7. *Was passiert im Körper bei Long COVID / ME/CFS?* (Vereinfacht erklärt)
Wissenschaftlich identifizierte Prozesse:
* *Daueraktiviertes Immunsystem* → chronische Entzündung
* *Mitochondriale Dysfunktion* → Zellen produzieren weniger Energie
* *Autonome Dysregulation* → Kreislauf, Herzfrequenz, Blutdruck instabil
* *gestörte Signalwege im Nervensystem* → Erschöpfung, Schmerzen, Brain Fog
👉 Das erklärt, warum die Beschwerden *multisystemisch* sind (nicht „nur im Kopf“).
---
### 8. *Kann man Long COVID oder ME/CFS heilen?*
Derzeit gibt es *keine Heilung im klassischen Sinn* – aber:
* Symptome können *gelindert* werden,
* die *Lebensqualität kann deutlich verbessert* werden,
* manche Patient:innen *erholen sich teilweise oder vollständig* im Verlauf.
👉 Entscheidend ist eine *frühe, individuelle und strukturierte Behandlung*.
---
### 9. *Welche Therapien können helfen?*
* *Symptomorientierte Therapie:* Atemübungen, Kreislaufstabilisierung, Schmerzbehandlung, Schlafregulation.
* *Pacing:* Energie klug einteilen → Überlastung vermeiden.
* *Physio-/Ergotherapie* bei sorgfältiger Anpassung.
* *Medikamentöse Unterstützung* (z. B. Kreislaufstabilisierung, Schmerztherapie).
* Behandlung von Begleiterkrankungen (z. B. Mastzellaktivierung, Dysautonomie, Hormonstörungen).
* Psychologische Begleitung zur Krankheitsbewältigung (nicht zur „Heilung“!).
👉 Es geht nicht um „mehr tun“, sondern um *intelligentes Energiemanagement*.
---
### 10. *Was ist Pacing und warum ist es so wichtig?*
Pacing bedeutet:
* eigene Energiegrenzen *kennen*,
* Aktivitäten *gezielt dosieren*,
* *Überlastung vermeiden*.
Bei ME/CFS kann selbst eine kleine Überlastung zu *dramatischer Verschlechterung* führen.
👉 Pacing ist *keine Schwäche*, sondern ein therapeutischer Schlüssel zur Stabilisierung.
---
### 11. *Wie wichtig ist Bewegung bei Long COVID und ME/CFS?*
Vorsicht ⚠️
* Klassische Reha-Programme oder „Sport hilft immer“-Strategien können *mehr schaden als nützen*, wenn PEM vorliegt.
* Stattdessen: *individuelle, ärztlich begleitete Aktivitätssteuerung*.
* Ziel ist *Stabilisierung*, nicht „schneller wieder fit werden“.
👉 Unkontrolliertes Training ist *eine der häufigsten Ursachen für Rückschläge*.
---
### 12. *Wie kann das Umfeld helfen?*
* Symptome *ernst nehmen*, nicht herunterspielen.
* Geduld & Verständnis aufbringen.
* Reize (Licht, Lärm) reduzieren.
* Alltagsaufgaben abnehmen oder gemeinsam strukturieren.
* Informationen aus seriösen Quellen einholen.
👉 Unterstützung kann die Lebensqualität massiv verbessern – und Rückfälle verhindern.
---
### 13. *Welche Rolle spielt Ernährung und Schlaf?*
* Regelmäßige, *entzündungsarme Ernährung* (z. B. mediterran, ausgewogen) kann das Immunsystem entlasten.
* *Guter Schlaf* ist wichtig, aber oft gestört → Schlafhygiene, ggf. ärztliche Unterstützung.
* Ausreichend Flüssigkeit und Elektrolyte stabilisieren den Kreislauf.
👉 Ernährung und Schlaf *ersetzen keine Therapie*, können aber helfen, Symptome zu stabilisieren.
---
### 14. *Wie ist die Prognose?*
* Der Verlauf ist sehr *individuell*.
* Viele Patient:innen stabilisieren sich oder verbessern sich im Verlauf von Monaten bis Jahren.
* Andere entwickeln eine *chronische Form*.
* *Frühe Diagnose, Pacing und symptomorientierte Therapie* verbessern die Prognose deutlich.
👉 Hoffnung ist berechtigt – aber Geduld und realistische Erwartungen sind wichtig.
---
### 15. *Worauf sollte ich bei Therapien achten?*
* Keine „Wunderheilungsangebote“ aus dem Internet glauben ❌
* Nur *evidenzbasierte medizinische Ansätze* verfolgen
* Ärztliche Begleitung durch Fachärzte mit Erfahrung bei Long COVID / ME/CFS
* Langsam, Schritt für Schritt, individuell
👉 Seriöse Medizin *verspricht keine Wunder* – aber sie begleitet *verlässlich und wirksam*.
---
✅ *Fazit:*
* Long COVID und ME/CFS sind *echte, komplexe Erkrankungen* – nicht eingebildet.
* Frühzeitige Diagnose und richtiges Management machen einen entscheidenden Unterschied.
* Pacing, symptomorientierte Therapie und ein unterstützendes Umfeld sind Schlüssel zur Stabilisierung.
* Heilung ist nicht garantiert, aber *Verbesserung ist möglich*.
> „Man heilt nicht, indem man kämpft.
> Man heilt, indem man versteht, respektiert – und klug handelt.“ 🧠
„Long COVID“ bezeichnet *anhaltende oder neu auftretende Beschwerden* nach einer *Infektion mit COVID-19, die **länger als 4 Wochen* bestehen – oft auch über Monate.
Typische Symptome:
* starke Erschöpfung / Fatigue
* Konzentrations- und Gedächtnisstörungen („Brain Fog“)
* Atemnot, Kurzatmigkeit
* Muskelschmerzen, Kopfschmerzen
* Herzrasen, Kreislaufprobleme
* Schlafstörungen
👉 Long COVID ist *keine Einbildung, sondern eine **anerkannte medizinische Erkrankung* mit komplexen Mechanismen.
---
### 2. *Was ist ME/CFS?*
*Myalgische Enzephalomyelitis/Chronisches Fatigue-Syndrom (ME/CFS)* ist eine *schwere neuroimmunologische Erkrankung*, die oft nach Infektionen entsteht – z. B. nach COVID, aber auch nach anderen Virusinfekten.
Kernsymptom:
* *Post-Exertional Malaise (PEM)* = *Zustandsverschlechterung nach körperlicher oder geistiger Belastung*, oft zeitverzögert.
Weitere häufige Symptome:
* extreme Erschöpfung, die durch Ruhe nicht verschwindet
* Kreislaufprobleme, Schwindel
* Reizempfindlichkeit (Licht, Geräusche)
* kognitive Einschränkungen
* Muskelschmerzen
👉 ME/CFS ist *nicht „normale Müdigkeit“, sondern eine **ernstzunehmende chronische Erkrankung*.
---
### 3. *Wie hängen Long COVID und ME/CFS zusammen?*
Ein Teil der Long-COVID-Patient:innen entwickelt Symptome, die *klinisch und biologisch mit ME/CFS übereinstimmen*.
* Long COVID kann *ausheilen oder in ME/CFS übergehen*.
* Beide Erkrankungen zeigen *ähnliche pathophysiologische Muster*, u. a.
* Dysfunktion des Immunsystems
* gestörte autonome Regulation (z. B. Kreislauf, Herzfrequenz)
* Mitochondriale Energieprobleme
* Entzündungsprozesse im Nervensystem.
👉 Daher werden Long COVID und ME/CFS *oft gemeinsam betrachtet*.
---
### 4. *Wie wird Long COVID bzw. ME/CFS diagnostiziert?*
Es gibt *keinen einzelnen „Bluttest“*, der die Erkrankung beweist.
Die Diagnose basiert auf:
* ausführlicher *Anamnese und Symptomdokumentation*
* körperlicher Untersuchung (inkl. Belastungstoleranz)
* Ausschluss anderer Erkrankungen
* ggf. Laboruntersuchungen, Funktionsdiagnostik (z. B. Herz, Lunge, Hormone)
* bei ME/CFS: standardisierte Diagnosekriterien (z. B. Canadian Consensus Criteria, IOM-Kriterien)
👉 Eine *frühe, präzise Diagnose* ist entscheidend für die richtige Therapieplanung.
---
### 5. *Was sind die häufigsten Symptome im Alltag?*
* extreme körperliche und geistige *Erschöpfbarkeit*
* *Kreislaufprobleme* (z. B. Schwindel beim Aufstehen, Herzrasen)
* *Brain Fog* – Konzentration, Merkfähigkeit und Wortfindung eingeschränkt
* *Muskel- und Gelenkschmerzen*
* *Schlafstörungen*, nicht erholsamer Schlaf
* Überempfindlichkeit gegenüber Licht, Geräuschen oder Gerüchen
👉 Viele Patient:innen sehen äußerlich „gesund“ aus – das macht die Erkrankung für das Umfeld oft schwer nachvollziehbar.
---
### 6. *Wie unterscheidet sich ME/CFS von normaler Erschöpfung?*
* *Normale Müdigkeit:* besser nach Schlaf oder Ruhe.
* *ME/CFS-Fatigue:* bleibt trotz Ruhe bestehen, wird oft schlimmer.
* Belastung kann *zu massiver Zustandsverschlechterung (PEM)* führen, die Tage oder Wochen anhält.
👉 Dieses Kernsymptom unterscheidet ME/CFS klar von anderen Erschöpfungszuständen.
---
### 7. *Was passiert im Körper bei Long COVID / ME/CFS?* (Vereinfacht erklärt)
Wissenschaftlich identifizierte Prozesse:
* *Daueraktiviertes Immunsystem* → chronische Entzündung
* *Mitochondriale Dysfunktion* → Zellen produzieren weniger Energie
* *Autonome Dysregulation* → Kreislauf, Herzfrequenz, Blutdruck instabil
* *gestörte Signalwege im Nervensystem* → Erschöpfung, Schmerzen, Brain Fog
👉 Das erklärt, warum die Beschwerden *multisystemisch* sind (nicht „nur im Kopf“).
---
### 8. *Kann man Long COVID oder ME/CFS heilen?*
Derzeit gibt es *keine Heilung im klassischen Sinn* – aber:
* Symptome können *gelindert* werden,
* die *Lebensqualität kann deutlich verbessert* werden,
* manche Patient:innen *erholen sich teilweise oder vollständig* im Verlauf.
👉 Entscheidend ist eine *frühe, individuelle und strukturierte Behandlung*.
---
### 9. *Welche Therapien können helfen?*
* *Symptomorientierte Therapie:* Atemübungen, Kreislaufstabilisierung, Schmerzbehandlung, Schlafregulation.
* *Pacing:* Energie klug einteilen → Überlastung vermeiden.
* *Physio-/Ergotherapie* bei sorgfältiger Anpassung.
* *Medikamentöse Unterstützung* (z. B. Kreislaufstabilisierung, Schmerztherapie).
* Behandlung von Begleiterkrankungen (z. B. Mastzellaktivierung, Dysautonomie, Hormonstörungen).
* Psychologische Begleitung zur Krankheitsbewältigung (nicht zur „Heilung“!).
👉 Es geht nicht um „mehr tun“, sondern um *intelligentes Energiemanagement*.
---
### 10. *Was ist Pacing und warum ist es so wichtig?*
Pacing bedeutet:
* eigene Energiegrenzen *kennen*,
* Aktivitäten *gezielt dosieren*,
* *Überlastung vermeiden*.
Bei ME/CFS kann selbst eine kleine Überlastung zu *dramatischer Verschlechterung* führen.
👉 Pacing ist *keine Schwäche*, sondern ein therapeutischer Schlüssel zur Stabilisierung.
---
### 11. *Wie wichtig ist Bewegung bei Long COVID und ME/CFS?*
Vorsicht ⚠️
* Klassische Reha-Programme oder „Sport hilft immer“-Strategien können *mehr schaden als nützen*, wenn PEM vorliegt.
* Stattdessen: *individuelle, ärztlich begleitete Aktivitätssteuerung*.
* Ziel ist *Stabilisierung*, nicht „schneller wieder fit werden“.
👉 Unkontrolliertes Training ist *eine der häufigsten Ursachen für Rückschläge*.
---
### 12. *Wie kann das Umfeld helfen?*
* Symptome *ernst nehmen*, nicht herunterspielen.
* Geduld & Verständnis aufbringen.
* Reize (Licht, Lärm) reduzieren.
* Alltagsaufgaben abnehmen oder gemeinsam strukturieren.
* Informationen aus seriösen Quellen einholen.
👉 Unterstützung kann die Lebensqualität massiv verbessern – und Rückfälle verhindern.
---
### 13. *Welche Rolle spielt Ernährung und Schlaf?*
* Regelmäßige, *entzündungsarme Ernährung* (z. B. mediterran, ausgewogen) kann das Immunsystem entlasten.
* *Guter Schlaf* ist wichtig, aber oft gestört → Schlafhygiene, ggf. ärztliche Unterstützung.
* Ausreichend Flüssigkeit und Elektrolyte stabilisieren den Kreislauf.
👉 Ernährung und Schlaf *ersetzen keine Therapie*, können aber helfen, Symptome zu stabilisieren.
---
### 14. *Wie ist die Prognose?*
* Der Verlauf ist sehr *individuell*.
* Viele Patient:innen stabilisieren sich oder verbessern sich im Verlauf von Monaten bis Jahren.
* Andere entwickeln eine *chronische Form*.
* *Frühe Diagnose, Pacing und symptomorientierte Therapie* verbessern die Prognose deutlich.
👉 Hoffnung ist berechtigt – aber Geduld und realistische Erwartungen sind wichtig.
---
### 15. *Worauf sollte ich bei Therapien achten?*
* Keine „Wunderheilungsangebote“ aus dem Internet glauben ❌
* Nur *evidenzbasierte medizinische Ansätze* verfolgen
* Ärztliche Begleitung durch Fachärzte mit Erfahrung bei Long COVID / ME/CFS
* Langsam, Schritt für Schritt, individuell
👉 Seriöse Medizin *verspricht keine Wunder* – aber sie begleitet *verlässlich und wirksam*.
---
✅ *Fazit:*
* Long COVID und ME/CFS sind *echte, komplexe Erkrankungen* – nicht eingebildet.
* Frühzeitige Diagnose und richtiges Management machen einen entscheidenden Unterschied.
* Pacing, symptomorientierte Therapie und ein unterstützendes Umfeld sind Schlüssel zur Stabilisierung.
* Heilung ist nicht garantiert, aber *Verbesserung ist möglich*.
> „Man heilt nicht, indem man kämpft.
> Man heilt, indem man versteht, respektiert – und klug handelt.“ 🧠
FAQ – „Fettwegspritze“ (GLP-1-Analoga)
### 1. *Was ist die „Fettwegspritze“ wirklich?*
Die umgangssprachlich genannte „Fettwegspritze“ ist *kein kosmetisches Wundermittel, sondern ein **medikamentöser Wirkstoff aus der Gruppe der GLP-1-Analoga*.
Diese Substanzen wirken wie ein körpereigenes Hormon (GLP-1 = Glucagon-like Peptide 1), das:
* den *Appetit reguliert*,
* den *Blutzucker stabilisiert*,
* das *Sättigungsgefühl verlängert*
* und die *Nahrungsaufnahme reduziert*.
👉 Es handelt sich um ein *verschreibungspflichtiges Arzneimittel*, das medizinisch kontrolliert angewendet werden muss.
---
### 2. *Wie wirkt die „Fettwegspritze“ im Körper?*
GLP-1-Analoga verlangsamen die Magenentleerung und aktivieren bestimmte Sättigungszentren im Gehirn.
Dadurch:
✅ weniger Hunger
✅ schnelleres Sättigungsgefühl
✅ weniger Heißhungerattacken
✅ bessere Blutzuckerregulation
Zusätzlich kann sich der Stoffwechsel *positiv verändern*, was den Gewichtsverlust unterstützt.
---
### 3. *Für wen ist die Behandlung geeignet?*
* Personen mit *starkem Übergewicht* (BMI ≥ 30)
* Personen mit *Übergewicht + Begleiterkrankungen* (z. B. Bluthochdruck, Insulinresistenz, Prädiabetes)
* Patient:innen, bei denen klassische Ernährungsumstellungen allein nicht ausreichend wirken
💡 Die Therapie erfolgt *immer individuell* nach ärztlicher Prüfung.
---
### 4. *Welche Wirkstoffe gehören zu den GLP-1-Analoga?*
Zu den bekanntesten gehören z. B.:
* *Semaglutid*
* *Liraglutid*
* *Tirzepatid* (gehört streng genommen zur neuen Klasse der GIP/GLP-1-Kombinationen)
👉 Alle Wirkstoffe sind *verschreibungspflichtig* und müssen ärztlich kontrolliert angewendet werden.
---
### 5. *Wie wird die „Fettwegspritze“ angewendet?*
* Die Injektion erfolgt *1-mal täglich oder 1-mal wöchentlich* (je nach Präparat) mit einem Pen.
* Sie wird *unter die Haut* gespritzt (z. B. Bauch oder Oberschenkel).
* Die Dosis wird *langsam gesteigert*, um Nebenwirkungen zu vermeiden.
👉 Schulung durch medizinisches Fachpersonal ist wichtig.
---
### 6. *Wie viel Gewicht kann man damit verlieren?*
Studien zeigen, dass viele Patient:innen innerhalb von *3 bis 12 Monaten*:
* etwa *10–15 % ihres Körpergewichts* verlieren können,
* oft *weniger Heißhunger* verspüren,
* und dadurch *dauerhaftere Erfolge* erzielen als mit Diäten allein.
❗ Das Medikament ist *kein Ersatz* für Ernährungsumstellung, Bewegung oder Lebensstiländerung – sondern ein *medizinischer Hebel*, der Veränderung unterstützt.
---
### 7. *Welche Nebenwirkungen können auftreten?*
Die häufigsten sind *Magen-Darm-Beschwerden* zu Beginn der Therapie:
* Übelkeit
* Völlegefühl
* seltener Erbrechen oder Durchfall
* gelegentlich Verstopfung oder Kopfschmerzen
Diese Beschwerden bessern sich meist nach einigen Wochen.
Ernsthafte Nebenwirkungen sind selten, müssen aber *sofort ärztlich* abgeklärt werden.
---
### 8. *Wer darf GLP-1-Analoga nicht anwenden?*
* Personen mit bestimmten *Erkrankungen der Bauchspeicheldrüse*
* Personen mit *bestimmten Tumorerkrankungen*
* Schwangere oder Stillende
* Personen mit bekannten *Unverträglichkeiten gegen den Wirkstoff*
👉 Vor Beginn erfolgt immer eine *medizinische Anamnese und Risikoanalyse*.
---
### 9. *Was passiert, wenn man die Spritze einfach wieder absetzt?*
Nach Absetzen kann:
* der Appetit zurückkehren,
* das Gewicht wieder ansteigen,
* die Stoffwechsellage sich verändern.
👉 Deshalb wird die Therapie *in ein langfristiges Gesamtkonzept eingebettet*: Ernährung, Bewegung, ggf. Hormon- oder Stoffwechselcoaching.
---
### 10. *Muss ich während der Therapie etwas an meinem Lebensstil ändern?*
Ja.
GLP-1-Analoga sind *kein Ersatz, sondern ein **Türöffner* für Veränderungen.
Empfohlen:
✅ bewusstes, langsames Essen
✅ viel trinken
✅ regelmäßige Bewegung
✅ ausgewogene, vitalstoffreiche Ernährung
✅ Schlaf- & Stressmanagement
💡 So bleibt der Gewichtsverlust *stabil und gesund*.
---
### 11. *Ist die Fettwegspritze für jeden geeignet, der abnehmen möchte?*
Nein.
* Sie ist *keine Lifestyle-Spritze*,
* kein Schönheitsmittel,
* und kein Ersatz für Disziplin.
👉 Sie ist ein *medizinisches Instrument für Menschen mit ernsthaftem Übergewicht oder Stoffwechselproblemen*, nicht für kurzfristige Sommerdiäten.
---
### 12. *Wie schnell zeigt sich ein Effekt?*
* Erste Veränderungen (weniger Hunger, Sättigung) oft schon nach *1–2 Wochen*
* Sichtbarer Gewichtsverlust meist nach *4–8 Wochen*
* Maximale Wirkung oft nach *3–6 Monaten*
💡 Geduld ist entscheidend – *langsam und stetig* ist medizinisch gesünder als Crash-Diäten.
---
### 13. *Wird die Behandlung von der Krankenkasse übernommen?*
Derzeit (Stand 2025):
* Nur bei *bestimmten medizinischen Indikationen*, z. B. Adipositas mit Folgeerkrankungen.
* In vielen Fällen ist die Therapie *Selbstzahlerleistung*.
* Manche private Versicherungen übernehmen einen Teil der Kosten.
👉 Vor Therapiebeginn erfolgt eine *klare Kostenaufklärung*.
---
### 14. *Was ist der Unterschied zu gefährlichen „Fettweg-Wundermitteln“ aus dem Internet?*
* Originalpräparate sind *verschreibungspflichtig*, sicher und klinisch geprüft.
* Illegale oder gefälschte Produkte aus dem Internet bergen *hohe Gesundheitsrisiken*.
* Nur durch ärztliche Begleitung kann die *Therapie sicher & wirksam* sein.
❌ Kein Internetshop, keine Social-Media-Influencer ersetzen ärztliche Kompetenz.
---
### 15. *Zusammenfassung – Was Sie wissen sollten:*
* GLP-1-Analoga unterstützen *medizinisch begleitetes Abnehmen*.
* Sie wirken auf *Appetit, Sättigung und Stoffwechsel*.
* Die beste Wirkung entsteht in Kombination mit einem *ganzheitlichen Gesundheitskonzept*.
* Die Behandlung muss *individuell ärztlich* geplant und überwacht werden.
* *Eigenmedikation ist gefährlich* und strikt abzulehnen.
---
✅ *Fazit:*
Die „Fettwegspritze“ ist kein Zauberstab – aber ein *wissenschaftlich bewährtes Werkzeug*, um den Körper zurück ins Gleichgewicht zu bringen und langfristig Gewicht zu reduzieren.
Mit medizinischer Begleitung, Lebensstiländerung und Geduld kann sie ein entscheidender Wendepunkt auf dem Weg zu mehr Gesundheit sein.
Die umgangssprachlich genannte „Fettwegspritze“ ist *kein kosmetisches Wundermittel, sondern ein **medikamentöser Wirkstoff aus der Gruppe der GLP-1-Analoga*.
Diese Substanzen wirken wie ein körpereigenes Hormon (GLP-1 = Glucagon-like Peptide 1), das:
* den *Appetit reguliert*,
* den *Blutzucker stabilisiert*,
* das *Sättigungsgefühl verlängert*
* und die *Nahrungsaufnahme reduziert*.
👉 Es handelt sich um ein *verschreibungspflichtiges Arzneimittel*, das medizinisch kontrolliert angewendet werden muss.
---
### 2. *Wie wirkt die „Fettwegspritze“ im Körper?*
GLP-1-Analoga verlangsamen die Magenentleerung und aktivieren bestimmte Sättigungszentren im Gehirn.
Dadurch:
✅ weniger Hunger
✅ schnelleres Sättigungsgefühl
✅ weniger Heißhungerattacken
✅ bessere Blutzuckerregulation
Zusätzlich kann sich der Stoffwechsel *positiv verändern*, was den Gewichtsverlust unterstützt.
---
### 3. *Für wen ist die Behandlung geeignet?*
* Personen mit *starkem Übergewicht* (BMI ≥ 30)
* Personen mit *Übergewicht + Begleiterkrankungen* (z. B. Bluthochdruck, Insulinresistenz, Prädiabetes)
* Patient:innen, bei denen klassische Ernährungsumstellungen allein nicht ausreichend wirken
💡 Die Therapie erfolgt *immer individuell* nach ärztlicher Prüfung.
---
### 4. *Welche Wirkstoffe gehören zu den GLP-1-Analoga?*
Zu den bekanntesten gehören z. B.:
* *Semaglutid*
* *Liraglutid*
* *Tirzepatid* (gehört streng genommen zur neuen Klasse der GIP/GLP-1-Kombinationen)
👉 Alle Wirkstoffe sind *verschreibungspflichtig* und müssen ärztlich kontrolliert angewendet werden.
---
### 5. *Wie wird die „Fettwegspritze“ angewendet?*
* Die Injektion erfolgt *1-mal täglich oder 1-mal wöchentlich* (je nach Präparat) mit einem Pen.
* Sie wird *unter die Haut* gespritzt (z. B. Bauch oder Oberschenkel).
* Die Dosis wird *langsam gesteigert*, um Nebenwirkungen zu vermeiden.
👉 Schulung durch medizinisches Fachpersonal ist wichtig.
---
### 6. *Wie viel Gewicht kann man damit verlieren?*
Studien zeigen, dass viele Patient:innen innerhalb von *3 bis 12 Monaten*:
* etwa *10–15 % ihres Körpergewichts* verlieren können,
* oft *weniger Heißhunger* verspüren,
* und dadurch *dauerhaftere Erfolge* erzielen als mit Diäten allein.
❗ Das Medikament ist *kein Ersatz* für Ernährungsumstellung, Bewegung oder Lebensstiländerung – sondern ein *medizinischer Hebel*, der Veränderung unterstützt.
---
### 7. *Welche Nebenwirkungen können auftreten?*
Die häufigsten sind *Magen-Darm-Beschwerden* zu Beginn der Therapie:
* Übelkeit
* Völlegefühl
* seltener Erbrechen oder Durchfall
* gelegentlich Verstopfung oder Kopfschmerzen
Diese Beschwerden bessern sich meist nach einigen Wochen.
Ernsthafte Nebenwirkungen sind selten, müssen aber *sofort ärztlich* abgeklärt werden.
---
### 8. *Wer darf GLP-1-Analoga nicht anwenden?*
* Personen mit bestimmten *Erkrankungen der Bauchspeicheldrüse*
* Personen mit *bestimmten Tumorerkrankungen*
* Schwangere oder Stillende
* Personen mit bekannten *Unverträglichkeiten gegen den Wirkstoff*
👉 Vor Beginn erfolgt immer eine *medizinische Anamnese und Risikoanalyse*.
---
### 9. *Was passiert, wenn man die Spritze einfach wieder absetzt?*
Nach Absetzen kann:
* der Appetit zurückkehren,
* das Gewicht wieder ansteigen,
* die Stoffwechsellage sich verändern.
👉 Deshalb wird die Therapie *in ein langfristiges Gesamtkonzept eingebettet*: Ernährung, Bewegung, ggf. Hormon- oder Stoffwechselcoaching.
---
### 10. *Muss ich während der Therapie etwas an meinem Lebensstil ändern?*
Ja.
GLP-1-Analoga sind *kein Ersatz, sondern ein **Türöffner* für Veränderungen.
Empfohlen:
✅ bewusstes, langsames Essen
✅ viel trinken
✅ regelmäßige Bewegung
✅ ausgewogene, vitalstoffreiche Ernährung
✅ Schlaf- & Stressmanagement
💡 So bleibt der Gewichtsverlust *stabil und gesund*.
---
### 11. *Ist die Fettwegspritze für jeden geeignet, der abnehmen möchte?*
Nein.
* Sie ist *keine Lifestyle-Spritze*,
* kein Schönheitsmittel,
* und kein Ersatz für Disziplin.
👉 Sie ist ein *medizinisches Instrument für Menschen mit ernsthaftem Übergewicht oder Stoffwechselproblemen*, nicht für kurzfristige Sommerdiäten.
---
### 12. *Wie schnell zeigt sich ein Effekt?*
* Erste Veränderungen (weniger Hunger, Sättigung) oft schon nach *1–2 Wochen*
* Sichtbarer Gewichtsverlust meist nach *4–8 Wochen*
* Maximale Wirkung oft nach *3–6 Monaten*
💡 Geduld ist entscheidend – *langsam und stetig* ist medizinisch gesünder als Crash-Diäten.
---
### 13. *Wird die Behandlung von der Krankenkasse übernommen?*
Derzeit (Stand 2025):
* Nur bei *bestimmten medizinischen Indikationen*, z. B. Adipositas mit Folgeerkrankungen.
* In vielen Fällen ist die Therapie *Selbstzahlerleistung*.
* Manche private Versicherungen übernehmen einen Teil der Kosten.
👉 Vor Therapiebeginn erfolgt eine *klare Kostenaufklärung*.
---
### 14. *Was ist der Unterschied zu gefährlichen „Fettweg-Wundermitteln“ aus dem Internet?*
* Originalpräparate sind *verschreibungspflichtig*, sicher und klinisch geprüft.
* Illegale oder gefälschte Produkte aus dem Internet bergen *hohe Gesundheitsrisiken*.
* Nur durch ärztliche Begleitung kann die *Therapie sicher & wirksam* sein.
❌ Kein Internetshop, keine Social-Media-Influencer ersetzen ärztliche Kompetenz.
---
### 15. *Zusammenfassung – Was Sie wissen sollten:*
* GLP-1-Analoga unterstützen *medizinisch begleitetes Abnehmen*.
* Sie wirken auf *Appetit, Sättigung und Stoffwechsel*.
* Die beste Wirkung entsteht in Kombination mit einem *ganzheitlichen Gesundheitskonzept*.
* Die Behandlung muss *individuell ärztlich* geplant und überwacht werden.
* *Eigenmedikation ist gefährlich* und strikt abzulehnen.
---
✅ *Fazit:*
Die „Fettwegspritze“ ist kein Zauberstab – aber ein *wissenschaftlich bewährtes Werkzeug*, um den Körper zurück ins Gleichgewicht zu bringen und langfristig Gewicht zu reduzieren.
Mit medizinischer Begleitung, Lebensstiländerung und Geduld kann sie ein entscheidender Wendepunkt auf dem Weg zu mehr Gesundheit sein.
FAQ – Führerscheinuntersuchung
### 1. *Was ist eine Führerscheinuntersuchung?*
Die Führerscheinuntersuchung dient dazu, Ihre *körperliche und geistige Fahrtauglichkeit* zu überprüfen. Sie ist gesetzlich vorgeschrieben, um die *Verkehrssicherheit* zu gewährleisten und kann je nach Führerscheinklasse unterschiedlich umfangreich sein.
---
### 2. *Für wen ist eine Führerscheinuntersuchung Pflicht?*
* Für *Berufskraftfahrer* (z. B. Lkw, Busse – Klassen C, CE, D, DE)
* Für Personen ab einem bestimmten *Alter* bei Verlängerung dieser Klassen (z. B. ab 50 Jahren)
* Für bestimmte Sondergenehmigungen (z. B. Taxi- oder Fahrgastbeförderungsschein)
* Bei *Zweifel an der Fahreignung* durch Behörden oder Arbeitgeber
---
### 3. *Welche Untersuchungen sind erforderlich?*
Je nach Führerscheinklasse und Anlass können folgende Untersuchungen nötig sein:
* Ärztliche Untersuchung (Anamnese, körperliche Untersuchung)
* Sehtest / augenärztliches Gutachten
* Reaktions- oder Leistungstest (bei Berufskraftfahrern)
* ggf. psychologisches Gutachten (z. B. bei MPU oder Sonderfällen)
---
### 4. *Wie läuft die ärztliche Untersuchung ab?*
* Erhebung der Krankengeschichte
* Überprüfung von Blutdruck, Herz-Kreislauf-System, Bewegungsapparat, Neurologie
* Prüfung der Seh- und Hörfähigkeit
* Medikamentenanamnese (Beeinträchtigungen durch Medikamente werden berücksichtigt)
* Dokumentation auf dem amtlich vorgeschriebenen Formular
---
### 5. *Wie lange dauert die Untersuchung?*
In der Regel etwa *20–30 Minuten*, je nach Untersuchungsumfang.
Falls weitere Gutachten (z. B. Augenarzt) erforderlich sind, verlängert sich die Zeit entsprechend.
---
### 6. *Welche Unterlagen muss ich mitbringen?*
* Gültiger Personalausweis oder Reisepass
* Aktueller Führerschein (falls vorhanden)
* Medikamentenliste oder Arztbriefe bei relevanten Vorerkrankungen
* Brille oder Kontaktlinsen (wenn vorhanden)
---
### 7. *Was kostet die Führerscheinuntersuchung?*
Die Kosten variieren je nach Untersuchungsart.
Beispiel (Richtwerte, Stand 2025):
* Ärztliche Untersuchung: ca. 45–70 €
* Sehtest: ca. 6–20 €
* Leistungs-/Reaktionstest: 60–100 €
👉 Die Untersuchung ist *privat zu bezahlen, da sie **nicht von der Krankenkasse* übernommen wird.
---
### 8. *Wie lange ist das Gutachten gültig?*
* In der Regel *2 Jahre* ab Untersuchungsdatum (bei Erstbewerbung)
* Bei Verlängerung: rechtzeitig vor Ablauf der Frist einreichen (meist 6 Monate vorher empfohlen)
---
### 9. *Kann ich die Untersuchung auch machen, wenn ich Vorerkrankungen habe?*
Ja. Vorerkrankungen sind *kein automatischer Ausschluss. Entscheidend ist, ob Ihre Erkrankung Ihre **Fahreignung* beeinflusst.
Im Einzelfall kann eine zusätzliche fachärztliche Bescheinigung oder ein Gutachten notwendig sein.
---
### 10. *Was passiert, wenn ich die Untersuchung nicht bestehe?*
* Sie erhalten keine Bescheinigung über die Fahrtauglichkeit.
* Je nach Situation können weitere Untersuchungen oder Gutachten verlangt werden.
* Eine *Nachuntersuchung* nach Behandlung oder Therapie ist oft möglich.
---
### 11. *Unterschied zwischen Führerscheinuntersuchung und MPU – was ist das?*
* *Führerscheinuntersuchung* = medizinische Routineprüfung der Fahrtauglichkeit
* *Medizinisch-Psychologische Untersuchung (MPU)* = Begutachtung nach Führerscheinentzug oder bei Zweifeln an der Fahreignung (z. B. Alkohol, Drogen, Punkte)
### 12. *Tipp: So bereiten Sie sich optimal vor*
✅ Gut ausgeschlafen zum Termin erscheinen
✅ Medikamentenliste aktuell mitbringen
✅ Brille / Kontaktlinsen nicht vergessen
✅ Keine Drogen, kein Alkohol vor der Untersuchung
✅ Bei chronischen Erkrankungen ggf. aktuelle Arztberichte mitbringen
---
### 13. *Wird meine Krankenkasse informiert?*
Nein. Die Untersuchung erfolgt *vertraulich*.
Das Ergebnis geht *nur an Sie* – nicht an die Krankenkasse oder andere Stellen.
Sie entscheiden selbst, ob und wann Sie das Gutachten bei der Führerscheinstelle einreichen.
---
### 14. *Kann ich auch kurzfristig einen Termin bekommen?*
In den meisten Fällen ja. Wir halten *flexible Termine* bereit – auch für Berufskraftfahrer, die ihre Bescheinigung dringend benötigen.
👉 Rufen Sie uns einfach an oder buchen Sie direkt online.
Die Führerscheinuntersuchung dient dazu, Ihre *körperliche und geistige Fahrtauglichkeit* zu überprüfen. Sie ist gesetzlich vorgeschrieben, um die *Verkehrssicherheit* zu gewährleisten und kann je nach Führerscheinklasse unterschiedlich umfangreich sein.
---
### 2. *Für wen ist eine Führerscheinuntersuchung Pflicht?*
* Für *Berufskraftfahrer* (z. B. Lkw, Busse – Klassen C, CE, D, DE)
* Für Personen ab einem bestimmten *Alter* bei Verlängerung dieser Klassen (z. B. ab 50 Jahren)
* Für bestimmte Sondergenehmigungen (z. B. Taxi- oder Fahrgastbeförderungsschein)
* Bei *Zweifel an der Fahreignung* durch Behörden oder Arbeitgeber
---
### 3. *Welche Untersuchungen sind erforderlich?*
Je nach Führerscheinklasse und Anlass können folgende Untersuchungen nötig sein:
* Ärztliche Untersuchung (Anamnese, körperliche Untersuchung)
* Sehtest / augenärztliches Gutachten
* Reaktions- oder Leistungstest (bei Berufskraftfahrern)
* ggf. psychologisches Gutachten (z. B. bei MPU oder Sonderfällen)
---
### 4. *Wie läuft die ärztliche Untersuchung ab?*
* Erhebung der Krankengeschichte
* Überprüfung von Blutdruck, Herz-Kreislauf-System, Bewegungsapparat, Neurologie
* Prüfung der Seh- und Hörfähigkeit
* Medikamentenanamnese (Beeinträchtigungen durch Medikamente werden berücksichtigt)
* Dokumentation auf dem amtlich vorgeschriebenen Formular
---
### 5. *Wie lange dauert die Untersuchung?*
In der Regel etwa *20–30 Minuten*, je nach Untersuchungsumfang.
Falls weitere Gutachten (z. B. Augenarzt) erforderlich sind, verlängert sich die Zeit entsprechend.
---
### 6. *Welche Unterlagen muss ich mitbringen?*
* Gültiger Personalausweis oder Reisepass
* Aktueller Führerschein (falls vorhanden)
* Medikamentenliste oder Arztbriefe bei relevanten Vorerkrankungen
* Brille oder Kontaktlinsen (wenn vorhanden)
---
### 7. *Was kostet die Führerscheinuntersuchung?*
Die Kosten variieren je nach Untersuchungsart.
Beispiel (Richtwerte, Stand 2025):
* Ärztliche Untersuchung: ca. 45–70 €
* Sehtest: ca. 6–20 €
* Leistungs-/Reaktionstest: 60–100 €
👉 Die Untersuchung ist *privat zu bezahlen, da sie **nicht von der Krankenkasse* übernommen wird.
---
### 8. *Wie lange ist das Gutachten gültig?*
* In der Regel *2 Jahre* ab Untersuchungsdatum (bei Erstbewerbung)
* Bei Verlängerung: rechtzeitig vor Ablauf der Frist einreichen (meist 6 Monate vorher empfohlen)
---
### 9. *Kann ich die Untersuchung auch machen, wenn ich Vorerkrankungen habe?*
Ja. Vorerkrankungen sind *kein automatischer Ausschluss. Entscheidend ist, ob Ihre Erkrankung Ihre **Fahreignung* beeinflusst.
Im Einzelfall kann eine zusätzliche fachärztliche Bescheinigung oder ein Gutachten notwendig sein.
---
### 10. *Was passiert, wenn ich die Untersuchung nicht bestehe?*
* Sie erhalten keine Bescheinigung über die Fahrtauglichkeit.
* Je nach Situation können weitere Untersuchungen oder Gutachten verlangt werden.
* Eine *Nachuntersuchung* nach Behandlung oder Therapie ist oft möglich.
---
### 11. *Unterschied zwischen Führerscheinuntersuchung und MPU – was ist das?*
* *Führerscheinuntersuchung* = medizinische Routineprüfung der Fahrtauglichkeit
* *Medizinisch-Psychologische Untersuchung (MPU)* = Begutachtung nach Führerscheinentzug oder bei Zweifeln an der Fahreignung (z. B. Alkohol, Drogen, Punkte)
### 12. *Tipp: So bereiten Sie sich optimal vor*
✅ Gut ausgeschlafen zum Termin erscheinen
✅ Medikamentenliste aktuell mitbringen
✅ Brille / Kontaktlinsen nicht vergessen
✅ Keine Drogen, kein Alkohol vor der Untersuchung
✅ Bei chronischen Erkrankungen ggf. aktuelle Arztberichte mitbringen
---
### 13. *Wird meine Krankenkasse informiert?*
Nein. Die Untersuchung erfolgt *vertraulich*.
Das Ergebnis geht *nur an Sie* – nicht an die Krankenkasse oder andere Stellen.
Sie entscheiden selbst, ob und wann Sie das Gutachten bei der Führerscheinstelle einreichen.
---
### 14. *Kann ich auch kurzfristig einen Termin bekommen?*
In den meisten Fällen ja. Wir halten *flexible Termine* bereit – auch für Berufskraftfahrer, die ihre Bescheinigung dringend benötigen.
👉 Rufen Sie uns einfach an oder buchen Sie direkt online.
FAQ – Gesundes Essen, das wirklich wirkt
### 1. *Was bedeutet „gesunde Ernährung“ wirklich?*
Gesunde Ernährung heißt nicht Kalorien zählen oder Askese – sie bedeutet *Balance*.
Unser Körper ist ein Hochleistungsorganismus. Er braucht Vitalstoffe, um Zellen zu regenerieren, Hormone zu bilden, das Immunsystem zu steuern und Energie zu produzieren.
Eine gesunde Ernährung:
* versorgt dich mit allem, was dein Körper täglich verbraucht,
* schützt vor Entzündungen und Zellalterung,
* bringt Haut, Darm, Hormone und Psyche in Einklang.
💡 *Kurz gesagt:* Gesunde Ernährung ist kein Trend – sie ist biochemische Selbstfürsorge.
---
### 2. *Warum entscheidet Ernährung über unsere Gesundheit, unser Aussehen und unsere Stimmung?*
Weil *jede Mahlzeit ein Signal an deine Zellen* sendet.
* Zucker, Transfette und Zusatzstoffe aktivieren Entzündungsprozesse.
* Vitamine, Omega-3-Fettsäuren und Antioxidantien aktivieren Regeneration.
* Der Darm, unser „zweites Gehirn“, kommuniziert mit Hormonen und Emotionen.
👉 Gesunde Ernährung ist der *einzige Lifestyle-Faktor, der gleichzeitig **Körper, Geist und Emotionen* positiv beeinflusst.
---
### 3. *Was sind die Säulen einer gesunden Ernährung?*
✅ *Frische, natürliche Lebensmittel* – möglichst unverarbeitet.
✅ *Bunt essen:* Je farbenfroher der Teller, desto mehr Pflanzenstoffe.
✅ *Eiweiß in jeder Mahlzeit* – für Muskeln, Hormone, Zellaufbau.
✅ *Gesunde Fette* – für Gehirn, Haut und Hormonbalance.
✅ *Komplexe Kohlenhydrate* – für Energie ohne Heißhunger.
✅ *Viel Wasser und Bitterstoffe* – sie unterstützen Leber und Stoffwechsel.
---
### 4. *Wie sieht eine gesunde Mahlzeit aus?*
💡 Die „Vital-Formel“:
*50 % Gemüse + 25 % Eiweiß + 25 % gute Kohlenhydrate + 1 TL gesundes Fett.*
Beispiele:
* Quinoasalat mit Gemüse, Hähnchen und Olivenöl
* Vollkornbrot mit Avocado und Ei
* Lachsfilet mit Brokkoli und Süßkartoffeln
Ergebnis: satt, klar im Kopf, keine Energieeinbrüche.
---
### 5. *Wie viel Wasser ist wirklich optimal?*
Rund *30–35 ml pro Kilogramm Körpergewicht* pro Tag.
Das heißt: bei 70 kg → etwa 2–2,5 Liter.
Wasser ist der *Motor der Entgiftung* – ohne Flüssigkeit kann der Körper keine Abfallstoffe ausleiten.
👉 Morgens direkt nach dem Aufstehen ein Glas Wasser trinken: Es aktiviert Leber, Kreislauf und Stoffwechsel.
---
### 6. *Muss ich auf Kohlenhydrate verzichten, um gesund zu essen oder abzunehmen?*
Nein! Aber du musst sie *klug wählen*.
* Gute Kohlenhydrate: Vollkorn, Hafer, Quinoa, Hülsenfrüchte, Gemüse
* Schlechte Kohlenhydrate: Zucker, Weißmehl, Softdrinks
Der Unterschied?
Die „Guten“ halten den Blutzucker stabil, fördern Fettverbrennung und sorgen für Konzentration.
Die „Schlechten“ lassen den Blutzucker Achterbahn fahren – mit Heißhunger, Müdigkeit und Stimmungstiefs.
---
### 7. *Welche Rolle spielen Eiweiß und Fette?*
Eiweiß = *Baustoff*.
Fett = *Treibstoff*.
Beides brauchst du – täglich.
Gute Eiweißquellen: Fisch, Eier, Hülsenfrüchte, Quark, Nüsse.
Gute Fette: Avocado, Leinöl, Olivenöl, Walnüsse, Lachs.
👉 Besonders Frauen ab 40 profitieren von mehr Eiweiß & Omega-3-Fetten – sie stabilisieren den Hormonhaushalt und beugen Energieeinbrüchen vor.
---
### 8. *Wie kann ich Heißhunger vermeiden?*
Heißhunger ist ein *Signal des Körpers* – meist durch Blutzuckerschwankungen, Stress oder Nährstoffmangel.
So stoppst du ihn:
✅ Iss regelmäßig und ausgewogen.
✅ Sorge für ausreichend Schlaf.
✅ Iss bewusst – nicht nebenbei.
✅ Plane Snacks: lieber Nüsse, Beeren oder ein Stück Bitterschokolade statt Kekse.
✅ Atme tief durch – Stress ist der größte Zuckertreiber.
---
### 9. *Braucht man Nahrungsergänzungsmittel?*
Nicht zwingend – aber manchmal ja.
Moderne Böden enthalten weniger Mineralstoffe, Stress verbraucht Vitamine schneller.
Sinnvoll können sein:
* *Vitamin D & Omega-3:* für Immunsystem, Gehirn, Entzündungshemmung
* *Magnesium & Zink:* für Energie, Nerven, Haut
* *B-Vitamine:* für Konzentration und Hormonbalance
👉 Am besten nach Laborwerten und ärztlicher Beratung gezielt ergänzen.
---
### 10. *Wie lässt sich gesunde Ernährung in den Alltag integrieren?*
* Plane deinen Einkauf – vermeide Spontankäufe.
* Koche doppelte Portionen für den nächsten Tag.
* Bereite gesunde Snacks vor (Meal Prep).
* Achte auf bewusste Rituale: langsam essen, gut kauen, genießen.
* Und vor allem: *Perfektion ist nicht das Ziel – Beständigkeit ist der Schlüssel.*
---
### 11. *Was ist gesünder: drei Mahlzeiten oder Intervallfasten?*
Beides kann funktionieren – entscheidend ist, was zu deinem Stoffwechsel passt.
* *Drei Mahlzeiten:* stabiler Blutzucker, ideal bei Stress oder Hormonproblemen.
* *Intervallfasten (z. B. 16:8):* entlastet Verdauung, fördert Zellregeneration.
👉 Der Körper liebt Routine – finde deinen Rhythmus, den du langfristig beibehalten kannst.
---
### 12. *Wie hängt gesunde Ernährung mit schöner Haut, gutem Schlaf und Stimmung zusammen?*
* Zucker und Transfette fördern Entzündungen → Hautunreinheiten, Müdigkeit, Reizbarkeit.
* Antioxidantien, Omega-3 und Zink unterstützen Zellschutz und Hormonbalance.
* Eine nährstoffreiche Ernährung stabilisiert die *Melatonin- und Serotoninproduktion* → besserer Schlaf & gute Laune.
💎 *Gesunde Ernährung ist die schönste Form von Anti-Aging.*
---
### 13. *Wie kann ich anfangen, ohne mich zu überfordern?*
Starte mit drei einfachen Schritten:
1️⃣ Trinke täglich 2 Liter Wasser.
2️⃣ Füge zu jeder Mahlzeit etwas Frisches hinzu.
3️⃣ Ersetze ein „ungesundes“ Produkt durch eine gesunde Alternative.
Kleine Schritte – große Wirkung. Dein Körper reagiert oft schon nach *5–7 Tagen* spürbar mit mehr Energie, besserem Schlaf und klarerer Haut.
---
### 14. *Wie kann ich mit gesunder Ernährung abnehmen – ohne zu hungern?*
Indem du deinen *Blutzucker stabil hältst*:
* Keine Crash-Diäten.
* Fokus auf Eiweiß, Ballaststoffe, Gemüse.
* Abends weniger Kohlenhydrate.
* Bewusstes Essen ohne Ablenkung.
* Bewegung & Schlaf – die unterschätzten Fatburner.
💡 Wenn du satt bist und dich gleichzeitig leichter fühlst – dann isst du richtig.
---
### 15. *Was ist das wichtigste Prinzip gesunder Ernährung?*
*Achtsamkeit.*
Nicht jeder Körper braucht dasselbe. Lerne, wieder auf dein Gefühl zu hören.
Dein Körper ist weise – gib ihm die Chance, sich zu regenerieren, anstatt ihn zu bestrafen.
Denn:
> „Gesundheit ist kein Zufall – sie ist das Ergebnis täglicher Entscheidungen.“
---
🌿 *Fazit:*
Gesundes Essen ist keine Diät, sondern ein Lebensstil.
Es schenkt dir Energie, Ausstrahlung, innere Ruhe – und das Gefühl, wieder in Balance zu sein.
Gesunde Ernährung heißt nicht Kalorien zählen oder Askese – sie bedeutet *Balance*.
Unser Körper ist ein Hochleistungsorganismus. Er braucht Vitalstoffe, um Zellen zu regenerieren, Hormone zu bilden, das Immunsystem zu steuern und Energie zu produzieren.
Eine gesunde Ernährung:
* versorgt dich mit allem, was dein Körper täglich verbraucht,
* schützt vor Entzündungen und Zellalterung,
* bringt Haut, Darm, Hormone und Psyche in Einklang.
💡 *Kurz gesagt:* Gesunde Ernährung ist kein Trend – sie ist biochemische Selbstfürsorge.
---
### 2. *Warum entscheidet Ernährung über unsere Gesundheit, unser Aussehen und unsere Stimmung?*
Weil *jede Mahlzeit ein Signal an deine Zellen* sendet.
* Zucker, Transfette und Zusatzstoffe aktivieren Entzündungsprozesse.
* Vitamine, Omega-3-Fettsäuren und Antioxidantien aktivieren Regeneration.
* Der Darm, unser „zweites Gehirn“, kommuniziert mit Hormonen und Emotionen.
👉 Gesunde Ernährung ist der *einzige Lifestyle-Faktor, der gleichzeitig **Körper, Geist und Emotionen* positiv beeinflusst.
---
### 3. *Was sind die Säulen einer gesunden Ernährung?*
✅ *Frische, natürliche Lebensmittel* – möglichst unverarbeitet.
✅ *Bunt essen:* Je farbenfroher der Teller, desto mehr Pflanzenstoffe.
✅ *Eiweiß in jeder Mahlzeit* – für Muskeln, Hormone, Zellaufbau.
✅ *Gesunde Fette* – für Gehirn, Haut und Hormonbalance.
✅ *Komplexe Kohlenhydrate* – für Energie ohne Heißhunger.
✅ *Viel Wasser und Bitterstoffe* – sie unterstützen Leber und Stoffwechsel.
---
### 4. *Wie sieht eine gesunde Mahlzeit aus?*
💡 Die „Vital-Formel“:
*50 % Gemüse + 25 % Eiweiß + 25 % gute Kohlenhydrate + 1 TL gesundes Fett.*
Beispiele:
* Quinoasalat mit Gemüse, Hähnchen und Olivenöl
* Vollkornbrot mit Avocado und Ei
* Lachsfilet mit Brokkoli und Süßkartoffeln
Ergebnis: satt, klar im Kopf, keine Energieeinbrüche.
---
### 5. *Wie viel Wasser ist wirklich optimal?*
Rund *30–35 ml pro Kilogramm Körpergewicht* pro Tag.
Das heißt: bei 70 kg → etwa 2–2,5 Liter.
Wasser ist der *Motor der Entgiftung* – ohne Flüssigkeit kann der Körper keine Abfallstoffe ausleiten.
👉 Morgens direkt nach dem Aufstehen ein Glas Wasser trinken: Es aktiviert Leber, Kreislauf und Stoffwechsel.
---
### 6. *Muss ich auf Kohlenhydrate verzichten, um gesund zu essen oder abzunehmen?*
Nein! Aber du musst sie *klug wählen*.
* Gute Kohlenhydrate: Vollkorn, Hafer, Quinoa, Hülsenfrüchte, Gemüse
* Schlechte Kohlenhydrate: Zucker, Weißmehl, Softdrinks
Der Unterschied?
Die „Guten“ halten den Blutzucker stabil, fördern Fettverbrennung und sorgen für Konzentration.
Die „Schlechten“ lassen den Blutzucker Achterbahn fahren – mit Heißhunger, Müdigkeit und Stimmungstiefs.
---
### 7. *Welche Rolle spielen Eiweiß und Fette?*
Eiweiß = *Baustoff*.
Fett = *Treibstoff*.
Beides brauchst du – täglich.
Gute Eiweißquellen: Fisch, Eier, Hülsenfrüchte, Quark, Nüsse.
Gute Fette: Avocado, Leinöl, Olivenöl, Walnüsse, Lachs.
👉 Besonders Frauen ab 40 profitieren von mehr Eiweiß & Omega-3-Fetten – sie stabilisieren den Hormonhaushalt und beugen Energieeinbrüchen vor.
---
### 8. *Wie kann ich Heißhunger vermeiden?*
Heißhunger ist ein *Signal des Körpers* – meist durch Blutzuckerschwankungen, Stress oder Nährstoffmangel.
So stoppst du ihn:
✅ Iss regelmäßig und ausgewogen.
✅ Sorge für ausreichend Schlaf.
✅ Iss bewusst – nicht nebenbei.
✅ Plane Snacks: lieber Nüsse, Beeren oder ein Stück Bitterschokolade statt Kekse.
✅ Atme tief durch – Stress ist der größte Zuckertreiber.
---
### 9. *Braucht man Nahrungsergänzungsmittel?*
Nicht zwingend – aber manchmal ja.
Moderne Böden enthalten weniger Mineralstoffe, Stress verbraucht Vitamine schneller.
Sinnvoll können sein:
* *Vitamin D & Omega-3:* für Immunsystem, Gehirn, Entzündungshemmung
* *Magnesium & Zink:* für Energie, Nerven, Haut
* *B-Vitamine:* für Konzentration und Hormonbalance
👉 Am besten nach Laborwerten und ärztlicher Beratung gezielt ergänzen.
---
### 10. *Wie lässt sich gesunde Ernährung in den Alltag integrieren?*
* Plane deinen Einkauf – vermeide Spontankäufe.
* Koche doppelte Portionen für den nächsten Tag.
* Bereite gesunde Snacks vor (Meal Prep).
* Achte auf bewusste Rituale: langsam essen, gut kauen, genießen.
* Und vor allem: *Perfektion ist nicht das Ziel – Beständigkeit ist der Schlüssel.*
---
### 11. *Was ist gesünder: drei Mahlzeiten oder Intervallfasten?*
Beides kann funktionieren – entscheidend ist, was zu deinem Stoffwechsel passt.
* *Drei Mahlzeiten:* stabiler Blutzucker, ideal bei Stress oder Hormonproblemen.
* *Intervallfasten (z. B. 16:8):* entlastet Verdauung, fördert Zellregeneration.
👉 Der Körper liebt Routine – finde deinen Rhythmus, den du langfristig beibehalten kannst.
---
### 12. *Wie hängt gesunde Ernährung mit schöner Haut, gutem Schlaf und Stimmung zusammen?*
* Zucker und Transfette fördern Entzündungen → Hautunreinheiten, Müdigkeit, Reizbarkeit.
* Antioxidantien, Omega-3 und Zink unterstützen Zellschutz und Hormonbalance.
* Eine nährstoffreiche Ernährung stabilisiert die *Melatonin- und Serotoninproduktion* → besserer Schlaf & gute Laune.
💎 *Gesunde Ernährung ist die schönste Form von Anti-Aging.*
---
### 13. *Wie kann ich anfangen, ohne mich zu überfordern?*
Starte mit drei einfachen Schritten:
1️⃣ Trinke täglich 2 Liter Wasser.
2️⃣ Füge zu jeder Mahlzeit etwas Frisches hinzu.
3️⃣ Ersetze ein „ungesundes“ Produkt durch eine gesunde Alternative.
Kleine Schritte – große Wirkung. Dein Körper reagiert oft schon nach *5–7 Tagen* spürbar mit mehr Energie, besserem Schlaf und klarerer Haut.
---
### 14. *Wie kann ich mit gesunder Ernährung abnehmen – ohne zu hungern?*
Indem du deinen *Blutzucker stabil hältst*:
* Keine Crash-Diäten.
* Fokus auf Eiweiß, Ballaststoffe, Gemüse.
* Abends weniger Kohlenhydrate.
* Bewusstes Essen ohne Ablenkung.
* Bewegung & Schlaf – die unterschätzten Fatburner.
💡 Wenn du satt bist und dich gleichzeitig leichter fühlst – dann isst du richtig.
---
### 15. *Was ist das wichtigste Prinzip gesunder Ernährung?*
*Achtsamkeit.*
Nicht jeder Körper braucht dasselbe. Lerne, wieder auf dein Gefühl zu hören.
Dein Körper ist weise – gib ihm die Chance, sich zu regenerieren, anstatt ihn zu bestrafen.
Denn:
> „Gesundheit ist kein Zufall – sie ist das Ergebnis täglicher Entscheidungen.“
---
🌿 *Fazit:*
Gesundes Essen ist keine Diät, sondern ein Lebensstil.
Es schenkt dir Energie, Ausstrahlung, innere Ruhe – und das Gefühl, wieder in Balance zu sein.
FAQ – Herzinfarkt bei Männern & Frauen
### 1. *Was ist ein Herzinfarkt?*
Ein Herzinfarkt (medizinisch: *Myokardinfarkt) entsteht, wenn **ein Herzkranzgefäß verengt oder vollständig verstopft* ist.
Dadurch wird der Herzmuskel nicht mehr ausreichend mit Sauerstoff versorgt.
Innerhalb weniger Minuten beginnen Herzmuskelzellen abzusterben.
👉 Ein Herzinfarkt ist ein *akuter Notfall* – *jede Minute zählt*.
---
### 2. *Wie äußert sich ein Herzinfarkt bei Männern?*
Typische Symptome:
* Starker, drückender oder brennender *Schmerz hinter dem Brustbein* (oft „wie ein Elefant auf der Brust“)
* Ausstrahlung in linken Arm, Schulter, Rücken, Hals oder Kiefer
* Kaltschweiß, Übelkeit, Blässe
* Atemnot
* Todesangst
👉 Männer zeigen *häufig klassische Symptome*, was die Diagnose erleichtert.
---
### 3. *Wie äußert sich ein Herzinfarkt bei Frauen?*
Frauen zeigen *häufig andere, oft untypische Symptome*, wie:
* Druckgefühl oder Enge in der Brust (nicht immer stark!)
* *Kurzatmigkeit*
* Übelkeit, Erbrechen, Oberbauchschmerzen (oft mit Magenproblemen verwechselt)
* *Müdigkeit, Schwächegefühl*
* Schmerzen in Rücken, Kiefer, Nacken oder Schulter
* Schweißausbrüche
👉 Bei Frauen wird ein Herzinfarkt *häufig später erkannt*, was die Prognose verschlechtern kann.
---
### 4. *Warum unterscheiden sich die Symptome bei Männern und Frauen?*
* Frauen entwickeln häufiger *Verengungen in kleineren Herzkranzgefäßen* (Mikrovaskuläre Angina).
* Hormonelle Faktoren (z. B. Östrogen) verändern lange die Gefäßreaktion.
* Frauen erleben oft *subtilere Warnzeichen*, z. B. wochenlange Abgeschlagenheit vor dem Ereignis.
👉 Diese Unterschiede führen leider dazu, dass *Herzinfarkte bei Frauen öfter übersehen oder fehlinterpretiert* werden.
---
### 5. *Welche Risikofaktoren gibt es?*
Für beide Geschlechter wichtig:
* *Arterielle Hypertonie* (Bluthochdruck)
* *Hypercholesterinämie* (erhöhtes Cholesterin)
* Rauchen
* Bewegungsmangel
* *Diabetes mellitus*
* Übergewicht
* Stress
* familiäre Vorbelastung
⚠️ Bei Frauen kommen *zusätzliche Faktoren* hinzu:
* Hormonumstellungen (z. B. Menopause)
* Schwangerschaftskomplikationen (z. B. Präeklampsie)
* Autoimmunerkrankungen (z. B. Lupus)
👉 *Frauen entwickeln Herz-Kreislauf-Erkrankungen oft später, haben dann aber ein **höheres Risiko für Komplikationen*.
---
### 6. *Welche Warnzeichen treten oft Wochen oder Tage vorher auf?*
Viele Herzinfarkte kündigen sich *vor dem eigentlichen Ereignis* an.
Typisch:
* Druck- oder Engegefühl in der Brust bei Belastung
* Kurzatmigkeit beim Treppensteigen
* Ungewöhnliche Erschöpfung
* nächtliches Herzrasen oder Beklemmungsgefühl
* Schmerzen im Rücken oder Oberbauch
👉 Solche Symptome sollten *niemals ignoriert, sondern **ärztlich abgeklärt* werden.
---
### 7. *Was tun bei Verdacht auf Herzinfarkt?*
🆘 *Sofort handeln – keine Zeit verlieren:*
1. *Notruf 112* wählen
2. Patient:in ruhig lagern, beengende Kleidung öffnen
3. nicht selbst ins Krankenhaus fahren!
4. falls möglich: *Aspirin 100 mg* (nach Rücksprache mit Rettungsdienst)
5. Reanimationsbereitschaft, falls Bewusstlosigkeit eintritt
👉 Jede Minute zählt – *frühe Behandlung rettet Herzmuskel*.
---
### 8. *Wie wird ein Herzinfarkt diagnostiziert?*
* EKG (zeigt typische Veränderungen)
* Blutuntersuchung (Troponin-Werte als Marker für Herzmuskelschaden)
* Herzultraschall
* Herzkatheteruntersuchung (zur Darstellung und ggf. Wiedereröffnung verengter Gefäße)
👉 Die *schnelle Diagnostik* entscheidet über die Prognose.
---
### 9. *Wie wird ein Herzinfarkt behandelt?*
* *Notfall-Katheter (PCI)* → verstopftes Gefäß öffnen
* *Blutverdünner / Thrombolyse* bei Bedarf
* Medikamente zur Stabilisierung von Herz und Kreislauf
* ggf. Stent oder Bypass-Operation
* *Herz-Reha* zur körperlichen und psychischen Stabilisierung
👉 Moderne Notfallmedizin hat die *Überlebensrate erheblich verbessert*.
---
### 10. *Wie unterscheiden sich Prognose und Folgen bei Männern und Frauen?*
* Männer erkranken *im Schnitt früher*, oft mit klassischem Verlauf.
* Frauen erkranken *später, haben aber häufiger **komplizierte Verläufe* und *schlechtere Erkennung im Frühstadium*.
* Frauen erhalten statistisch oft *später eine optimale Therapie* → dadurch höheres Risiko für Spätfolgen.
👉 *Früherkennung bei Frauen ist entscheidend*, um diese Lücke zu schließen.
---
### 11. *Wie kann ich mein Risiko für einen Herzinfarkt senken?*
✅ Blutdruck und Blutfette kontrollieren
✅ Regelmäßige Bewegung (150 Min./Woche)
✅ Gesunde Ernährung (pflanzenbasiert, mediterran)
✅ Gewicht normalisieren
✅ Stress reduzieren
✅ Rauchstopp
✅ regelmäßige Vorsorgeuntersuchungen
👉 Schon kleine Lebensstilveränderungen können *das Risiko deutlich senken*.
---
### 12. *Spielt Stress wirklich eine Rolle?*
Ja – *chronischer Stress* ist ein bedeutender, oft unterschätzter Risikofaktor:
* Erhöht Blutdruck & Puls
* begünstigt Gefäßverengungen
* steigert Entzündungsprozesse
* erhöht die Gefahr für Rhythmusstörungen
👉 Besonders bei *Frauen* wird stressbedingte Herzerkrankung oft *verharmlost* – völlig zu Unrecht.
---
### 13. *Was passiert nach einem Herzinfarkt?*
* Krankenhausaufenthalt (Überwachung, Therapie)
* medikamentöse Langzeitbehandlung
* *Herzrehabilitation* (Bewegung, Ernährung, psychische Stabilisierung)
* regelmäßige Kontrolluntersuchungen
* Anpassung des Lebensstils
👉 Viele Patient:innen können nach einem Infarkt *wieder ein aktives Leben führen*, wenn sie die Therapie konsequent umsetzen.
---
### 14. *Was sind stille Herzinfarkte?*
Ein sogenannter *stiller Herzinfarkt* verläuft *ohne die typischen starken Brustschmerzen*.
Besonders häufig bei:
* Frauen
* Diabetiker:innen
* älteren Menschen
Symptome können sehr unspezifisch sein: Müdigkeit, Atemnot, Übelkeit.
👉 Regelmäßige Vorsorge ist besonders wichtig, um stille Infarkte zu erkennen.
---
### 15. *Zusammenfassung – Das Wichtigste auf einen Blick:*
✅ Männer und Frauen zeigen *unterschiedliche Symptome*.
✅ Frauen erkranken später, haben aber oft *unspezifischere Warnzeichen*.
✅ Früherkennung & rasches Handeln retten Leben.
✅ Ein gesunder Lebensstil ist die *beste Prävention*.
✅ Ein Herzinfarkt ist heute *gut behandelbar* – aber *Zeit ist der entscheidende Faktor*.
> „Das Herz flüstert, bevor es schreit.
> Wer die leisen Signale erkennt, rettet Leben – oft das eigene.“ 🫀
Ein Herzinfarkt (medizinisch: *Myokardinfarkt) entsteht, wenn **ein Herzkranzgefäß verengt oder vollständig verstopft* ist.
Dadurch wird der Herzmuskel nicht mehr ausreichend mit Sauerstoff versorgt.
Innerhalb weniger Minuten beginnen Herzmuskelzellen abzusterben.
👉 Ein Herzinfarkt ist ein *akuter Notfall* – *jede Minute zählt*.
---
### 2. *Wie äußert sich ein Herzinfarkt bei Männern?*
Typische Symptome:
* Starker, drückender oder brennender *Schmerz hinter dem Brustbein* (oft „wie ein Elefant auf der Brust“)
* Ausstrahlung in linken Arm, Schulter, Rücken, Hals oder Kiefer
* Kaltschweiß, Übelkeit, Blässe
* Atemnot
* Todesangst
👉 Männer zeigen *häufig klassische Symptome*, was die Diagnose erleichtert.
---
### 3. *Wie äußert sich ein Herzinfarkt bei Frauen?*
Frauen zeigen *häufig andere, oft untypische Symptome*, wie:
* Druckgefühl oder Enge in der Brust (nicht immer stark!)
* *Kurzatmigkeit*
* Übelkeit, Erbrechen, Oberbauchschmerzen (oft mit Magenproblemen verwechselt)
* *Müdigkeit, Schwächegefühl*
* Schmerzen in Rücken, Kiefer, Nacken oder Schulter
* Schweißausbrüche
👉 Bei Frauen wird ein Herzinfarkt *häufig später erkannt*, was die Prognose verschlechtern kann.
---
### 4. *Warum unterscheiden sich die Symptome bei Männern und Frauen?*
* Frauen entwickeln häufiger *Verengungen in kleineren Herzkranzgefäßen* (Mikrovaskuläre Angina).
* Hormonelle Faktoren (z. B. Östrogen) verändern lange die Gefäßreaktion.
* Frauen erleben oft *subtilere Warnzeichen*, z. B. wochenlange Abgeschlagenheit vor dem Ereignis.
👉 Diese Unterschiede führen leider dazu, dass *Herzinfarkte bei Frauen öfter übersehen oder fehlinterpretiert* werden.
---
### 5. *Welche Risikofaktoren gibt es?*
Für beide Geschlechter wichtig:
* *Arterielle Hypertonie* (Bluthochdruck)
* *Hypercholesterinämie* (erhöhtes Cholesterin)
* Rauchen
* Bewegungsmangel
* *Diabetes mellitus*
* Übergewicht
* Stress
* familiäre Vorbelastung
⚠️ Bei Frauen kommen *zusätzliche Faktoren* hinzu:
* Hormonumstellungen (z. B. Menopause)
* Schwangerschaftskomplikationen (z. B. Präeklampsie)
* Autoimmunerkrankungen (z. B. Lupus)
👉 *Frauen entwickeln Herz-Kreislauf-Erkrankungen oft später, haben dann aber ein **höheres Risiko für Komplikationen*.
---
### 6. *Welche Warnzeichen treten oft Wochen oder Tage vorher auf?*
Viele Herzinfarkte kündigen sich *vor dem eigentlichen Ereignis* an.
Typisch:
* Druck- oder Engegefühl in der Brust bei Belastung
* Kurzatmigkeit beim Treppensteigen
* Ungewöhnliche Erschöpfung
* nächtliches Herzrasen oder Beklemmungsgefühl
* Schmerzen im Rücken oder Oberbauch
👉 Solche Symptome sollten *niemals ignoriert, sondern **ärztlich abgeklärt* werden.
---
### 7. *Was tun bei Verdacht auf Herzinfarkt?*
🆘 *Sofort handeln – keine Zeit verlieren:*
1. *Notruf 112* wählen
2. Patient:in ruhig lagern, beengende Kleidung öffnen
3. nicht selbst ins Krankenhaus fahren!
4. falls möglich: *Aspirin 100 mg* (nach Rücksprache mit Rettungsdienst)
5. Reanimationsbereitschaft, falls Bewusstlosigkeit eintritt
👉 Jede Minute zählt – *frühe Behandlung rettet Herzmuskel*.
---
### 8. *Wie wird ein Herzinfarkt diagnostiziert?*
* EKG (zeigt typische Veränderungen)
* Blutuntersuchung (Troponin-Werte als Marker für Herzmuskelschaden)
* Herzultraschall
* Herzkatheteruntersuchung (zur Darstellung und ggf. Wiedereröffnung verengter Gefäße)
👉 Die *schnelle Diagnostik* entscheidet über die Prognose.
---
### 9. *Wie wird ein Herzinfarkt behandelt?*
* *Notfall-Katheter (PCI)* → verstopftes Gefäß öffnen
* *Blutverdünner / Thrombolyse* bei Bedarf
* Medikamente zur Stabilisierung von Herz und Kreislauf
* ggf. Stent oder Bypass-Operation
* *Herz-Reha* zur körperlichen und psychischen Stabilisierung
👉 Moderne Notfallmedizin hat die *Überlebensrate erheblich verbessert*.
---
### 10. *Wie unterscheiden sich Prognose und Folgen bei Männern und Frauen?*
* Männer erkranken *im Schnitt früher*, oft mit klassischem Verlauf.
* Frauen erkranken *später, haben aber häufiger **komplizierte Verläufe* und *schlechtere Erkennung im Frühstadium*.
* Frauen erhalten statistisch oft *später eine optimale Therapie* → dadurch höheres Risiko für Spätfolgen.
👉 *Früherkennung bei Frauen ist entscheidend*, um diese Lücke zu schließen.
---
### 11. *Wie kann ich mein Risiko für einen Herzinfarkt senken?*
✅ Blutdruck und Blutfette kontrollieren
✅ Regelmäßige Bewegung (150 Min./Woche)
✅ Gesunde Ernährung (pflanzenbasiert, mediterran)
✅ Gewicht normalisieren
✅ Stress reduzieren
✅ Rauchstopp
✅ regelmäßige Vorsorgeuntersuchungen
👉 Schon kleine Lebensstilveränderungen können *das Risiko deutlich senken*.
---
### 12. *Spielt Stress wirklich eine Rolle?*
Ja – *chronischer Stress* ist ein bedeutender, oft unterschätzter Risikofaktor:
* Erhöht Blutdruck & Puls
* begünstigt Gefäßverengungen
* steigert Entzündungsprozesse
* erhöht die Gefahr für Rhythmusstörungen
👉 Besonders bei *Frauen* wird stressbedingte Herzerkrankung oft *verharmlost* – völlig zu Unrecht.
---
### 13. *Was passiert nach einem Herzinfarkt?*
* Krankenhausaufenthalt (Überwachung, Therapie)
* medikamentöse Langzeitbehandlung
* *Herzrehabilitation* (Bewegung, Ernährung, psychische Stabilisierung)
* regelmäßige Kontrolluntersuchungen
* Anpassung des Lebensstils
👉 Viele Patient:innen können nach einem Infarkt *wieder ein aktives Leben führen*, wenn sie die Therapie konsequent umsetzen.
---
### 14. *Was sind stille Herzinfarkte?*
Ein sogenannter *stiller Herzinfarkt* verläuft *ohne die typischen starken Brustschmerzen*.
Besonders häufig bei:
* Frauen
* Diabetiker:innen
* älteren Menschen
Symptome können sehr unspezifisch sein: Müdigkeit, Atemnot, Übelkeit.
👉 Regelmäßige Vorsorge ist besonders wichtig, um stille Infarkte zu erkennen.
---
### 15. *Zusammenfassung – Das Wichtigste auf einen Blick:*
✅ Männer und Frauen zeigen *unterschiedliche Symptome*.
✅ Frauen erkranken später, haben aber oft *unspezifischere Warnzeichen*.
✅ Früherkennung & rasches Handeln retten Leben.
✅ Ein gesunder Lebensstil ist die *beste Prävention*.
✅ Ein Herzinfarkt ist heute *gut behandelbar* – aber *Zeit ist der entscheidende Faktor*.
> „Das Herz flüstert, bevor es schreit.
> Wer die leisen Signale erkennt, rettet Leben – oft das eigene.“ 🫀
FAQ – Krebserkrankungen verstehen
### 1. *Was ist Krebs überhaupt?*
Krebs ist keine einzelne Krankheit, sondern ein *Oberbegriff für über 200 verschiedene Erkrankungen, bei denen **Körperzellen unkontrolliert wachsen und sich teilen*.
Diese *entarteten Zellen* verlieren ihre ursprüngliche Funktion und können:
* gesundes Gewebe verdrängen,
* Organe schädigen,
* Metastasen bilden (Tochtergeschwülste in anderen Organen).
👉 Krebs entsteht *nicht über Nacht, sondern ist meist das Ergebnis **längerer Prozesse im Körper*.
---
### 2. *Wie entsteht Krebs?*
Im Körper entstehen ständig neue Zellen. Fehler bei der Zellteilung werden normalerweise repariert oder die Zelle stirbt ab.
Bei Krebs versagen diese Kontrollmechanismen. Ursachen können sein:
* Veränderungen im Erbgut (Mutationen)
* Alterungsprozesse
* Schadstoffe (z. B. Rauchen, UV-Strahlung, Umweltgifte)
* Virusinfektionen
* erbliche Faktoren
👉 Krebs ist *multifaktoriell* – das bedeutet: mehrere Auslöser spielen oft zusammen.
---
### 3. *Was sind die häufigsten Krebsarten?*
Weltweit zählen zu den häufigsten:
* *Brustkrebs*
* *Lungenkrebs*
* *Prostatakrebs*
* *Darmkrebs*
* *Hautkrebs*
* *Bauchspeicheldrüsenkrebs*
👉 Die Heilungschancen unterscheiden sich stark – je nach *Krebsart, **Stadium* und *individueller Situation*.
---
### 4. *Was sind typische Warnzeichen, die man ernst nehmen sollte?*
* unerklärlicher Gewichtsverlust
* anhaltende Müdigkeit, Leistungsknick
* Knoten oder Schwellungen
* chronischer Husten, Heiserkeit oder Atemnot
* Veränderungen an Haut oder Muttermalen
* Blut im Stuhl oder Urin
* anhaltende Schmerzen ohne erkennbare Ursache
👉 Früh erkannt ist Krebs in vielen Fällen *gut behandelbar*. Deshalb: Symptome ernst nehmen und abklären lassen.
---
### 5. *Wie wird Krebs diagnostiziert?*
Die Diagnose erfolgt in mehreren Schritten:
* ausführliches ärztliches Gespräch & körperliche Untersuchung
* Laboruntersuchungen
* bildgebende Verfahren (z. B. MRT, CT, Ultraschall)
* Gewebeentnahme (Biopsie) zur Sicherung der Diagnose
* molekulare Analysen (bei Bedarf)
👉 Die exakte Diagnose ist entscheidend für die Auswahl der bestmöglichen Therapie.
---
### 6. *Was sind die Hauptsäulen der Krebstherapie?*
Je nach Krebsart und Stadium:
* *Operation* – Entfernung des Tumors
* *Strahlentherapie* – gezielte Bestrahlung von Tumorgewebe
* *Chemotherapie* – Medikamente, die Krebszellen angreifen
* *Immuntherapie* – Aktivierung des eigenen Immunsystems
* *Zielgerichtete Therapien* – greifen spezifisch in Tumorprozesse ein
* *Hormontherapie* – bei hormonabhängigen Tumoren
👉 In modernen Tumorzentren wird fast immer eine *individuelle Kombination mehrerer Verfahren* eingesetzt.
---
### 7. *Wie stehen die Heilungschancen?*
Die Prognose hängt ab von:
* Krebsart
* Stadium bei Diagnose
* biologischen Merkmalen des Tumors
* Allgemeinzustand des Patienten
👉 Viele Krebserkrankungen sind heute *heilbar oder langfristig kontrollierbar* – besonders, wenn sie früh erkannt werden.
---
### 8. *Wie wichtig ist Früherkennung?*
Sehr wichtig.
* Frühstadien sind oft *heilbar* oder *gut behandelbar*.
* Routineuntersuchungen wie Mammographie, Darmspiegelung, Hautscreening oder PSA-Test können Tumoren entdecken, bevor Symptome auftreten.
* Präkanzerosen (Vorstufen) können erkannt und entfernt werden, *bevor Krebs entsteht*.
👉 Prävention rettet Leben.
---
### 9. *Kann man Krebs vorbeugen?*
Nicht immer – aber das Risiko kann *deutlich gesenkt* werden:
✅ Nichtrauchen
✅ Gesunde, pflanzenbetonte Ernährung
✅ Regelmäßige Bewegung
✅ UV-Schutz
✅ Alkoholkonsum reduzieren
✅ Vorsorgeuntersuchungen wahrnehmen
✅ Impfungen (z. B. gegen *HPV-Infektion*)
👉 Etwa 30–40 % aller Krebserkrankungen könnten durch Lebensstilmaßnahmen *verhindert oder verzögert* werden.
Krebs ist keine einzelne Krankheit, sondern ein *Oberbegriff für über 200 verschiedene Erkrankungen, bei denen **Körperzellen unkontrolliert wachsen und sich teilen*.
Diese *entarteten Zellen* verlieren ihre ursprüngliche Funktion und können:
* gesundes Gewebe verdrängen,
* Organe schädigen,
* Metastasen bilden (Tochtergeschwülste in anderen Organen).
👉 Krebs entsteht *nicht über Nacht, sondern ist meist das Ergebnis **längerer Prozesse im Körper*.
---
### 2. *Wie entsteht Krebs?*
Im Körper entstehen ständig neue Zellen. Fehler bei der Zellteilung werden normalerweise repariert oder die Zelle stirbt ab.
Bei Krebs versagen diese Kontrollmechanismen. Ursachen können sein:
* Veränderungen im Erbgut (Mutationen)
* Alterungsprozesse
* Schadstoffe (z. B. Rauchen, UV-Strahlung, Umweltgifte)
* Virusinfektionen
* erbliche Faktoren
👉 Krebs ist *multifaktoriell* – das bedeutet: mehrere Auslöser spielen oft zusammen.
---
### 3. *Was sind die häufigsten Krebsarten?*
Weltweit zählen zu den häufigsten:
* *Brustkrebs*
* *Lungenkrebs*
* *Prostatakrebs*
* *Darmkrebs*
* *Hautkrebs*
* *Bauchspeicheldrüsenkrebs*
👉 Die Heilungschancen unterscheiden sich stark – je nach *Krebsart, **Stadium* und *individueller Situation*.
---
### 4. *Was sind typische Warnzeichen, die man ernst nehmen sollte?*
* unerklärlicher Gewichtsverlust
* anhaltende Müdigkeit, Leistungsknick
* Knoten oder Schwellungen
* chronischer Husten, Heiserkeit oder Atemnot
* Veränderungen an Haut oder Muttermalen
* Blut im Stuhl oder Urin
* anhaltende Schmerzen ohne erkennbare Ursache
👉 Früh erkannt ist Krebs in vielen Fällen *gut behandelbar*. Deshalb: Symptome ernst nehmen und abklären lassen.
---
### 5. *Wie wird Krebs diagnostiziert?*
Die Diagnose erfolgt in mehreren Schritten:
* ausführliches ärztliches Gespräch & körperliche Untersuchung
* Laboruntersuchungen
* bildgebende Verfahren (z. B. MRT, CT, Ultraschall)
* Gewebeentnahme (Biopsie) zur Sicherung der Diagnose
* molekulare Analysen (bei Bedarf)
👉 Die exakte Diagnose ist entscheidend für die Auswahl der bestmöglichen Therapie.
---
### 6. *Was sind die Hauptsäulen der Krebstherapie?*
Je nach Krebsart und Stadium:
* *Operation* – Entfernung des Tumors
* *Strahlentherapie* – gezielte Bestrahlung von Tumorgewebe
* *Chemotherapie* – Medikamente, die Krebszellen angreifen
* *Immuntherapie* – Aktivierung des eigenen Immunsystems
* *Zielgerichtete Therapien* – greifen spezifisch in Tumorprozesse ein
* *Hormontherapie* – bei hormonabhängigen Tumoren
👉 In modernen Tumorzentren wird fast immer eine *individuelle Kombination mehrerer Verfahren* eingesetzt.
---
### 7. *Wie stehen die Heilungschancen?*
Die Prognose hängt ab von:
* Krebsart
* Stadium bei Diagnose
* biologischen Merkmalen des Tumors
* Allgemeinzustand des Patienten
👉 Viele Krebserkrankungen sind heute *heilbar oder langfristig kontrollierbar* – besonders, wenn sie früh erkannt werden.
---
### 8. *Wie wichtig ist Früherkennung?*
Sehr wichtig.
* Frühstadien sind oft *heilbar* oder *gut behandelbar*.
* Routineuntersuchungen wie Mammographie, Darmspiegelung, Hautscreening oder PSA-Test können Tumoren entdecken, bevor Symptome auftreten.
* Präkanzerosen (Vorstufen) können erkannt und entfernt werden, *bevor Krebs entsteht*.
👉 Prävention rettet Leben.
---
### 9. *Kann man Krebs vorbeugen?*
Nicht immer – aber das Risiko kann *deutlich gesenkt* werden:
✅ Nichtrauchen
✅ Gesunde, pflanzenbetonte Ernährung
✅ Regelmäßige Bewegung
✅ UV-Schutz
✅ Alkoholkonsum reduzieren
✅ Vorsorgeuntersuchungen wahrnehmen
✅ Impfungen (z. B. gegen *HPV-Infektion*)
👉 Etwa 30–40 % aller Krebserkrankungen könnten durch Lebensstilmaßnahmen *verhindert oder verzögert* werden.
FAQ – Mitochondriale Medizin & IHHT
1. Was sind Mitochondrien?
Mitochondrien sind winzige Kraftwerke in jeder Körperzelle.
Sie wandeln Nährstoffe in ATP um – die Energieform, die Muskeln, Gehirn, Immunsystem und Organe antreibt.
👉 Ohne ausreichend funktionsfähige Mitochondrien ist der Körper energiearm, anfällig für Stress, Entzündungen und chronische Erkrankungen.
2. Was ist mitochondriale Medizin?
Mitochondriale Medizin beschäftigt sich mit der Erhaltung, Wiederherstellung und Optimierung der Energieproduktion in den Zellen.
Sie spielt eine Rolle bei:
Prävention und Regeneration
Chronischen Erschöpfungssyndromen
Stoffwechsel- und Autoimmunerkrankungen
Alterungsprozessen
👉 Ziel: die Zellenergie erhöhen, um die Gesundheit systemisch zu stabilisieren.
3. Welche Krankheiten und Beschwerden hängen mit Mitochondrienstörungen zusammen?
Myalgische Enzephalomyelitis/Chronisches Fatigue-Syndrom (ME/CFS)
Long COVID
Fibromyalgie
Diabetes mellitus
neurodegenerative Erkrankungen wie Alzheimer-Krankheit und Morbus Parkinson
Herz-Kreislauf-Erkrankungen
chronische Entzündungszustände
Erschöpfung, Leistungsabfall, Burn-out
👉 Die Mitochondrien sind nicht die Ursache jeder Krankheit, aber oft ein zentraler Verstärker.
4. Was ist IHHT (Intervall-Hypoxie-Hyperoxie-Therapie)?
IHHT ist eine nicht-invasive medizinisch-therapeutische Methode, bei der Patienten abwechselnd Luft mit weniger Sauerstoff (Hypoxie) und Luft mit mehr Sauerstoff (Hyperoxie) einatmen.
Ziel:
Mitochondrien aktivieren
geschädigte Mitochondrien aussortieren (Mitophagie)
gesunde Mitochondrien anregen und vermehren
👉 IHHT simuliert sozusagen ein „zelluläres Höhentraining“, aber sanft, kontrolliert und sicher.
5. Wie wirkt IHHT auf die Mitochondrien?
Während der Hypoxie-Phase (weniger Sauerstoff):
müssen die Zellen effizienter Energie produzieren,
„schwache“ Mitochondrien zeigen Funktionsdefizite und werden aussortiert.
Während der Hyperoxie-Phase (mehr Sauerstoff):
werden gesunde Mitochondrien stimuliert,
ATP-Produktion steigt,
Regeneration auf Zellebene wird gefördert.
👉 IHHT kann Mitochondrien trainieren und verjüngen — ähnlich wie Sport, aber ohne körperliche Belastung.
6. Für wen ist IHHT geeignet?
Menschen mit chronischer Erschöpfung, Leistungseinbruch oder Burn-out
Long-COVID-Patient:innen
Menschen mit Stoffwechselerkrankungen
Personen mit kognitiver Einschränkung (Konzentrationsstörungen, Brain Fog)
Sportler (Regeneration & Leistungssteigerung)
Präventiv für gesunde Menschen, um Alterungsprozesse zu verlangsamen
👉 IHHT wird individuell auf die Belastbarkeit des Körpers eingestellt.
7. Welche Effekte kann IHHT unterstützen? (wissenschaftlich belegt)
Verbesserung der ATP-Produktion
Steigerung der Belastbarkeit
bessere Durchblutung und Sauerstoffnutzung
Reduktion von Entzündungsmarkern
Verbesserung der kognitiven Leistungsfähigkeit
Stabilisierung des vegetativen Nervensystems
👉 Viele Patient:innen berichten von mehr Energie, klarerem Kopf und besserer Stressresistenz.
8. Wie läuft eine IHHT-Behandlung ab?
Messung der individuellen Sauerstoffparameter (Pulsoxymetrie, Atemregulation)
Anpassung des Therapieplans
Wechselnde Phasen aus Hypoxie und Hyperoxie über ca. 30–45 Minuten
Entspannte Lagerung (Patient atmet über eine Maske)
Dokumentation und Verlaufskontrolle
👉 Die Behandlung ist schmerzfrei, angenehm und kann meist im Sitzen oder Liegen erfolgen.
9. Wie viele Sitzungen sind sinnvoll?
Erste Effekte werden oft nach 3–6 Sitzungen spürbar.
Für nachhaltige Mitochondrienregeneration empfehlen viele Therapeuten 10–15 Sitzungen, je nach Gesundheitszustand.
Erhaltende „Booster-Sitzungen“ können sinnvoll sein.
👉 Die genaue Frequenz hängt vom individuellen Stoffwechselprofil ab.
10. Ist IHHT sicher?
Ja ✅ — wenn sie fachkundig durchgeführt wird.
keine Nadeln, keine Medikamente
kein körperlicher Stress
gut geeignet auch für Menschen mit eingeschränkter Belastbarkeit
engmaschige Überwachung während der Sitzung
👉 Wichtig: Die Therapie sollte immer medizinisch begleitet oder von geschultem Personal durchgeführt werden.
11. Welche Rolle spielt IHHT im ganzheitlichen Therapiekonzept?
IHHT ersetzt keine ärztliche Behandlung, kann aber:
Mitochondrienfunktion verbessern,
Therapieerfolge anderer Behandlungen verstärken,
als präventiver Ansatz Alterungsprozesse verlangsamen.
Optimal wirkt IHHT in Kombination mit:
✅ Nährstoffoptimierung
✅ entzündungsarmer Ernährung
✅ moderater Bewegung
✅ Stressreduktion & Schlafregulation
12. Wie unterscheidet sich IHHT von normalem Ausdauertraining?
Sport trainiert Muskel und Herz-Kreislauf.
IHHT trainiert direkt die zelluläre Energieproduktion.
Ideal auch für Menschen, die nicht belastungsfähig sind.
In Studien zeigen sich vergleichbare oder ergänzende Effekte auf die Mitochondrienfunktion.
👉 IHHT kann Sport nicht ersetzen, aber wertvoll ergänzen.
13. Gibt es wissenschaftliche Belege zur IHHT?
✅ Zahlreiche Studien zeigen:
verbesserte mitochondriale Leistungsfähigkeit
bessere VO2max (Sauerstoffaufnahme)
verbesserte Glukosetoleranz und Gefäßfunktion
positive Effekte bei Long COVID, Fatigue-Syndromen und Stoffwechselstörungen
👉 IHHT ist wissenschaftlich fundiert, wenn sie richtig eingesetzt wird.
14. Wer sollte IHHT nicht machen? (relative Kontraindikationen)
akuter Herzinfarkt oder instabile Angina pectoris
unbehandelter Bluthochdruck
schwere Lungenerkrankungen (nur mit ärztlicher Rücksprache)
Schwangerschaft (Einzelfallentscheidung)
👉 Eine medizinische Abklärung vor Beginn ist sinnvoll.
15. Zusammenfassung – Mitochondrien & IHHT:
✅ Mitochondrien sind das Energiezentrum des Lebens.
✅ Ihre Funktionsstörung kann viele Beschwerden verstärken.
✅ IHHT ist eine evidenzbasierte Methode, um Mitochondrien schonend zu trainieren.
✅ Sie kann Energie steigern, Entzündungen reduzieren und Regeneration verbessern.
✅ Optimal wirkt IHHT als Teil eines ganzheitlichen medizinischen Konzeptes.
„Wer die Mitochondrien stärkt, stärkt die Basis von Gesundheit, Energie und Widerstandskraft.“ 🌿🔬
Mitochondrien sind winzige Kraftwerke in jeder Körperzelle.
Sie wandeln Nährstoffe in ATP um – die Energieform, die Muskeln, Gehirn, Immunsystem und Organe antreibt.
👉 Ohne ausreichend funktionsfähige Mitochondrien ist der Körper energiearm, anfällig für Stress, Entzündungen und chronische Erkrankungen.
2. Was ist mitochondriale Medizin?
Mitochondriale Medizin beschäftigt sich mit der Erhaltung, Wiederherstellung und Optimierung der Energieproduktion in den Zellen.
Sie spielt eine Rolle bei:
Prävention und Regeneration
Chronischen Erschöpfungssyndromen
Stoffwechsel- und Autoimmunerkrankungen
Alterungsprozessen
👉 Ziel: die Zellenergie erhöhen, um die Gesundheit systemisch zu stabilisieren.
3. Welche Krankheiten und Beschwerden hängen mit Mitochondrienstörungen zusammen?
Myalgische Enzephalomyelitis/Chronisches Fatigue-Syndrom (ME/CFS)
Long COVID
Fibromyalgie
Diabetes mellitus
neurodegenerative Erkrankungen wie Alzheimer-Krankheit und Morbus Parkinson
Herz-Kreislauf-Erkrankungen
chronische Entzündungszustände
Erschöpfung, Leistungsabfall, Burn-out
👉 Die Mitochondrien sind nicht die Ursache jeder Krankheit, aber oft ein zentraler Verstärker.
4. Was ist IHHT (Intervall-Hypoxie-Hyperoxie-Therapie)?
IHHT ist eine nicht-invasive medizinisch-therapeutische Methode, bei der Patienten abwechselnd Luft mit weniger Sauerstoff (Hypoxie) und Luft mit mehr Sauerstoff (Hyperoxie) einatmen.
Ziel:
Mitochondrien aktivieren
geschädigte Mitochondrien aussortieren (Mitophagie)
gesunde Mitochondrien anregen und vermehren
👉 IHHT simuliert sozusagen ein „zelluläres Höhentraining“, aber sanft, kontrolliert und sicher.
5. Wie wirkt IHHT auf die Mitochondrien?
Während der Hypoxie-Phase (weniger Sauerstoff):
müssen die Zellen effizienter Energie produzieren,
„schwache“ Mitochondrien zeigen Funktionsdefizite und werden aussortiert.
Während der Hyperoxie-Phase (mehr Sauerstoff):
werden gesunde Mitochondrien stimuliert,
ATP-Produktion steigt,
Regeneration auf Zellebene wird gefördert.
👉 IHHT kann Mitochondrien trainieren und verjüngen — ähnlich wie Sport, aber ohne körperliche Belastung.
6. Für wen ist IHHT geeignet?
Menschen mit chronischer Erschöpfung, Leistungseinbruch oder Burn-out
Long-COVID-Patient:innen
Menschen mit Stoffwechselerkrankungen
Personen mit kognitiver Einschränkung (Konzentrationsstörungen, Brain Fog)
Sportler (Regeneration & Leistungssteigerung)
Präventiv für gesunde Menschen, um Alterungsprozesse zu verlangsamen
👉 IHHT wird individuell auf die Belastbarkeit des Körpers eingestellt.
7. Welche Effekte kann IHHT unterstützen? (wissenschaftlich belegt)
Verbesserung der ATP-Produktion
Steigerung der Belastbarkeit
bessere Durchblutung und Sauerstoffnutzung
Reduktion von Entzündungsmarkern
Verbesserung der kognitiven Leistungsfähigkeit
Stabilisierung des vegetativen Nervensystems
👉 Viele Patient:innen berichten von mehr Energie, klarerem Kopf und besserer Stressresistenz.
8. Wie läuft eine IHHT-Behandlung ab?
Messung der individuellen Sauerstoffparameter (Pulsoxymetrie, Atemregulation)
Anpassung des Therapieplans
Wechselnde Phasen aus Hypoxie und Hyperoxie über ca. 30–45 Minuten
Entspannte Lagerung (Patient atmet über eine Maske)
Dokumentation und Verlaufskontrolle
👉 Die Behandlung ist schmerzfrei, angenehm und kann meist im Sitzen oder Liegen erfolgen.
9. Wie viele Sitzungen sind sinnvoll?
Erste Effekte werden oft nach 3–6 Sitzungen spürbar.
Für nachhaltige Mitochondrienregeneration empfehlen viele Therapeuten 10–15 Sitzungen, je nach Gesundheitszustand.
Erhaltende „Booster-Sitzungen“ können sinnvoll sein.
👉 Die genaue Frequenz hängt vom individuellen Stoffwechselprofil ab.
10. Ist IHHT sicher?
Ja ✅ — wenn sie fachkundig durchgeführt wird.
keine Nadeln, keine Medikamente
kein körperlicher Stress
gut geeignet auch für Menschen mit eingeschränkter Belastbarkeit
engmaschige Überwachung während der Sitzung
👉 Wichtig: Die Therapie sollte immer medizinisch begleitet oder von geschultem Personal durchgeführt werden.
11. Welche Rolle spielt IHHT im ganzheitlichen Therapiekonzept?
IHHT ersetzt keine ärztliche Behandlung, kann aber:
Mitochondrienfunktion verbessern,
Therapieerfolge anderer Behandlungen verstärken,
als präventiver Ansatz Alterungsprozesse verlangsamen.
Optimal wirkt IHHT in Kombination mit:
✅ Nährstoffoptimierung
✅ entzündungsarmer Ernährung
✅ moderater Bewegung
✅ Stressreduktion & Schlafregulation
12. Wie unterscheidet sich IHHT von normalem Ausdauertraining?
Sport trainiert Muskel und Herz-Kreislauf.
IHHT trainiert direkt die zelluläre Energieproduktion.
Ideal auch für Menschen, die nicht belastungsfähig sind.
In Studien zeigen sich vergleichbare oder ergänzende Effekte auf die Mitochondrienfunktion.
👉 IHHT kann Sport nicht ersetzen, aber wertvoll ergänzen.
13. Gibt es wissenschaftliche Belege zur IHHT?
✅ Zahlreiche Studien zeigen:
verbesserte mitochondriale Leistungsfähigkeit
bessere VO2max (Sauerstoffaufnahme)
verbesserte Glukosetoleranz und Gefäßfunktion
positive Effekte bei Long COVID, Fatigue-Syndromen und Stoffwechselstörungen
👉 IHHT ist wissenschaftlich fundiert, wenn sie richtig eingesetzt wird.
14. Wer sollte IHHT nicht machen? (relative Kontraindikationen)
akuter Herzinfarkt oder instabile Angina pectoris
unbehandelter Bluthochdruck
schwere Lungenerkrankungen (nur mit ärztlicher Rücksprache)
Schwangerschaft (Einzelfallentscheidung)
👉 Eine medizinische Abklärung vor Beginn ist sinnvoll.
15. Zusammenfassung – Mitochondrien & IHHT:
✅ Mitochondrien sind das Energiezentrum des Lebens.
✅ Ihre Funktionsstörung kann viele Beschwerden verstärken.
✅ IHHT ist eine evidenzbasierte Methode, um Mitochondrien schonend zu trainieren.
✅ Sie kann Energie steigern, Entzündungen reduzieren und Regeneration verbessern.
✅ Optimal wirkt IHHT als Teil eines ganzheitlichen medizinischen Konzeptes.
„Wer die Mitochondrien stärkt, stärkt die Basis von Gesundheit, Energie und Widerstandskraft.“ 🌿🔬
FAQ – Pflegegrad-Einstufung in Deutschland
### 1. *Was ist ein Pflegegrad?*
Ein Pflegegrad zeigt, *wie stark die Selbstständigkeit eines Menschen beeinträchtigt ist* und *wie viel Unterstützung* er oder sie im Alltag braucht.
Es gibt *5 Pflegegrade* – je höher der Pflegegrad, desto umfangreicher sind die finanziellen und pflegerischen Leistungen.
👉 Pflegegrade ersetzen die alten „Pflegestufen“ und beziehen *körperliche, geistige und psychische Einschränkungen* gleichermaßen ein.
---
### 2. *Welche Pflegegrade gibt es?*
| Pflegegrad | Beschreibung | Typisches Beispiel |
| ---------- | --------------------------------------------------------- | -------------------------------------------- |
| 1 | geringe Beeinträchtigungen | leichte Einschränkungen, z. B. bei Mobilität |
| 2 | erhebliche Beeinträchtigungen | regelmäßige Unterstützung nötig |
| 3 | schwere Beeinträchtigungen | deutlicher Hilfebedarf im Alltag |
| 4 | schwerste Beeinträchtigungen | umfassende Pflege erforderlich |
| 5 | schwerste Beeinträchtigungen mit besonderen Anforderungen | rund-um-die-Uhr-Betreuung |
👉 Auch Menschen mit *Demenz oder psychischen Erkrankungen* können einen Pflegegrad erhalten.
---
### 3. *Wer kann einen Pflegegrad beantragen?*
* Personen, die *dauerhaft* (mindestens 6 Monate) Hilfe bei alltäglichen Aktivitäten benötigen
* Menschen mit *körperlichen, geistigen oder psychischen Einschränkungen*
* Erwachsene und Kinder – Pflegegrade sind nicht an ein bestimmtes Alter gebunden
👉 Der Antrag kann durch die betroffene Person, Angehörige oder eine bevollmächtigte Person gestellt werden.
---
### 4. *Wie läuft der Antrag ab?*
1. Pflegegrad bei der *Pflegeversicherung der Krankenkasse* schriftlich oder telefonisch beantragen.
2. Es wird ein *Gutachtertermin* durch den *Medizinischer Dienst* (bei gesetzlich Versicherten) oder einen unabhängigen Gutachter (bei privat Versicherten) vereinbart.
3. Begutachtung findet *zu Hause oder in der Einrichtung* statt.
4. Der Gutachter bewertet die Selbstständigkeit nach festen Kriterien.
5. Anschließend wird der Pflegegrad *offiziell per Bescheid* festgelegt.
👉 Wichtig: Angehörige oder Pflegepersonen sollten beim Termin *anwesend sein*, um den Alltag realistisch zu schildern.
---
### 5. *Welche Bereiche werden bei der Begutachtung geprüft?*
Der Gutachter bewertet *sechs Module*:
1. Mobilität (z. B. Aufstehen, Gehen, Treppensteigen)
2. Kognitive & kommunikative Fähigkeiten (z. B. Orientierung, Gespräche)
3. Verhaltensweisen & psychische Problemlagen (z. B. Unruhe, Ängste)
4. Selbstversorgung (z. B. Körperpflege, Essen)
5. Umgang mit krankheits- oder therapiebedingten Anforderungen (z. B. Medikamente, Arzttermine)
6. Gestaltung des Alltagslebens & sozialer Kontakte
👉 Je mehr Einschränkungen festgestellt werden, desto höher ist die Punktzahl – und damit der Pflegegrad.
---
### 6. *Punkte-System zur Pflegegradeinstufung:*
| Punkte | Pflegegrad |
| ----------- | ---------- |
| 12,5 – < 27 | 1 |
| 27 – < 47,5 | 2 |
| 47,5 – < 70 | 3 |
| 70 – < 90 | 4 |
| 90 – 100 | 5 |
👉 Die Bewertung erfolgt nach einem bundesweit einheitlichen System.
---
### 7. *Wie lange dauert es bis zum Bescheid?*
* In der Regel *innerhalb von 25 Arbeitstagen* nach Antragstellung.
* In dringenden Fällen (z. B. Krankenhausaufenthalt, Pflege zuhause) kann eine *Eilbegutachtung* erfolgen.
* Der Bescheid kommt *schriftlich* per Post.
👉 Bei Verzögerungen kann nachgehakt oder eine Frist gesetzt werden.
---
### 8. *Welche Leistungen sind mit einem Pflegegrad verbunden?*
Je nach Pflegegrad:
* *Pflegegeld* (wenn Angehörige selbst pflegen)
* *Pflegesachleistungen* (für ambulante Pflegedienste)
* *Kombinationsleistungen*
* *Entlastungsbetrag* (125 € pro Monat)
* *Kurzzeitpflege* / *Verhinderungspflege*
* *Tages- und Nachtpflege*
* Zuschüsse für *Pflegehilfsmittel* und *Wohnraumanpassung*
👉 Die Höhe der Leistungen steigt mit dem Pflegegrad.
---
### 9. *Was tun, wenn der Pflegegrad abgelehnt oder zu niedrig eingestuft wird?*
* Innerhalb von *4 Wochen* nach Erhalt des Bescheids kann *Widerspruch* eingelegt werden.
* Im Widerspruch sollte *konkret begründet* werden, warum der festgestellte Pflegegrad nicht ausreicht.
* Pflegeprotokolle, Arztberichte oder Fotos können helfen, die tatsächliche Pflegesituation darzustellen.
👉 Viele Einstufungen werden *nach Widerspruch nach oben korrigiert*.
---
### 10. *Wie kann man sich gut auf die Begutachtung vorbereiten?*
✅ Pflegetagebuch führen (mehrere Wochen)
✅ Alltag realistisch schildern – nichts beschönigen
✅ Medikamente & Arztunterlagen bereitlegen
✅ Angehörige oder Pflegeperson beim Termin dabei haben
✅ Besondere Belastungssituationen nicht verschweigen
👉 Ziel ist ein *ehrliches Bild der tatsächlichen Pflegebedürftigkeit*.
---
### 11. *Wann sollte ein Pflegegrad neu beantragt oder angepasst werden?*
* Wenn sich der *Gesundheitszustand verschlechtert*
* wenn neue Einschränkungen hinzukommen
* nach Krankenhausaufenthalten oder Unfällen
* wenn der Pflegeaufwand spürbar gestiegen ist
👉 Eine Höherstufung kann *jederzeit* beantragt werden.
---
### 12. *Wer hilft beim Antrag oder Widerspruch?*
* Pflegestützpunkte (kostenlose Beratung)
* Sozialverbände (z. B. *Sozialverband VdK Deutschland*)
* Pflegeberater:innen
* Hausärzte oder Fachärzte (medizinische Begründung)
* Rechtsbeistand bei komplexen Fällen
👉 Unterstützung kann entscheidend sein, damit *kein Anspruch verloren geht*.
---
### 13. *Was ist der Unterschied zwischen Pflegegrad und Pflegegeld?*
* *Pflegegrad* = Einstufung der Pflegebedürftigkeit
* *Pflegegeld* = finanzielle Leistung, wenn Angehörige oder Privatpersonen pflegen
👉 Der Pflegegrad ist die Grundlage, *um Leistungen zu erhalten*.
---
### 14. *Kann man einen Pflegegrad auch wieder verlieren?*
Ja – wenn sich der Zustand verbessert oder bei erneuter Begutachtung ein geringerer Hilfebedarf festgestellt wird.
👉 Daher ist es wichtig, *auf jede Begutachtung gut vorbereitet* zu sein und Veränderungen klar zu dokumentieren.
---
### 15. *Zusammenfassung – Das Wichtigste in Kürze:*
✅ Pflegegrad zeigt den individuellen Hilfebedarf.
✅ Die Einstufung erfolgt nach einem klaren Punktesystem.
✅ Antrag, Begutachtung und Bescheid sind standardisiert.
✅ Bei Ablehnung → Widerspruch möglich.
✅ Mit Pflegegrad stehen finanzielle und pflegerische Leistungen zu, die entlasten.
> „Pflegebedürftigkeit ist kein Schicksal, das man allein tragen muss – sondern ein Recht auf Unterstützung.“
Ein Pflegegrad zeigt, *wie stark die Selbstständigkeit eines Menschen beeinträchtigt ist* und *wie viel Unterstützung* er oder sie im Alltag braucht.
Es gibt *5 Pflegegrade* – je höher der Pflegegrad, desto umfangreicher sind die finanziellen und pflegerischen Leistungen.
👉 Pflegegrade ersetzen die alten „Pflegestufen“ und beziehen *körperliche, geistige und psychische Einschränkungen* gleichermaßen ein.
---
### 2. *Welche Pflegegrade gibt es?*
| Pflegegrad | Beschreibung | Typisches Beispiel |
| ---------- | --------------------------------------------------------- | -------------------------------------------- |
| 1 | geringe Beeinträchtigungen | leichte Einschränkungen, z. B. bei Mobilität |
| 2 | erhebliche Beeinträchtigungen | regelmäßige Unterstützung nötig |
| 3 | schwere Beeinträchtigungen | deutlicher Hilfebedarf im Alltag |
| 4 | schwerste Beeinträchtigungen | umfassende Pflege erforderlich |
| 5 | schwerste Beeinträchtigungen mit besonderen Anforderungen | rund-um-die-Uhr-Betreuung |
👉 Auch Menschen mit *Demenz oder psychischen Erkrankungen* können einen Pflegegrad erhalten.
---
### 3. *Wer kann einen Pflegegrad beantragen?*
* Personen, die *dauerhaft* (mindestens 6 Monate) Hilfe bei alltäglichen Aktivitäten benötigen
* Menschen mit *körperlichen, geistigen oder psychischen Einschränkungen*
* Erwachsene und Kinder – Pflegegrade sind nicht an ein bestimmtes Alter gebunden
👉 Der Antrag kann durch die betroffene Person, Angehörige oder eine bevollmächtigte Person gestellt werden.
---
### 4. *Wie läuft der Antrag ab?*
1. Pflegegrad bei der *Pflegeversicherung der Krankenkasse* schriftlich oder telefonisch beantragen.
2. Es wird ein *Gutachtertermin* durch den *Medizinischer Dienst* (bei gesetzlich Versicherten) oder einen unabhängigen Gutachter (bei privat Versicherten) vereinbart.
3. Begutachtung findet *zu Hause oder in der Einrichtung* statt.
4. Der Gutachter bewertet die Selbstständigkeit nach festen Kriterien.
5. Anschließend wird der Pflegegrad *offiziell per Bescheid* festgelegt.
👉 Wichtig: Angehörige oder Pflegepersonen sollten beim Termin *anwesend sein*, um den Alltag realistisch zu schildern.
---
### 5. *Welche Bereiche werden bei der Begutachtung geprüft?*
Der Gutachter bewertet *sechs Module*:
1. Mobilität (z. B. Aufstehen, Gehen, Treppensteigen)
2. Kognitive & kommunikative Fähigkeiten (z. B. Orientierung, Gespräche)
3. Verhaltensweisen & psychische Problemlagen (z. B. Unruhe, Ängste)
4. Selbstversorgung (z. B. Körperpflege, Essen)
5. Umgang mit krankheits- oder therapiebedingten Anforderungen (z. B. Medikamente, Arzttermine)
6. Gestaltung des Alltagslebens & sozialer Kontakte
👉 Je mehr Einschränkungen festgestellt werden, desto höher ist die Punktzahl – und damit der Pflegegrad.
---
### 6. *Punkte-System zur Pflegegradeinstufung:*
| Punkte | Pflegegrad |
| ----------- | ---------- |
| 12,5 – < 27 | 1 |
| 27 – < 47,5 | 2 |
| 47,5 – < 70 | 3 |
| 70 – < 90 | 4 |
| 90 – 100 | 5 |
👉 Die Bewertung erfolgt nach einem bundesweit einheitlichen System.
---
### 7. *Wie lange dauert es bis zum Bescheid?*
* In der Regel *innerhalb von 25 Arbeitstagen* nach Antragstellung.
* In dringenden Fällen (z. B. Krankenhausaufenthalt, Pflege zuhause) kann eine *Eilbegutachtung* erfolgen.
* Der Bescheid kommt *schriftlich* per Post.
👉 Bei Verzögerungen kann nachgehakt oder eine Frist gesetzt werden.
---
### 8. *Welche Leistungen sind mit einem Pflegegrad verbunden?*
Je nach Pflegegrad:
* *Pflegegeld* (wenn Angehörige selbst pflegen)
* *Pflegesachleistungen* (für ambulante Pflegedienste)
* *Kombinationsleistungen*
* *Entlastungsbetrag* (125 € pro Monat)
* *Kurzzeitpflege* / *Verhinderungspflege*
* *Tages- und Nachtpflege*
* Zuschüsse für *Pflegehilfsmittel* und *Wohnraumanpassung*
👉 Die Höhe der Leistungen steigt mit dem Pflegegrad.
---
### 9. *Was tun, wenn der Pflegegrad abgelehnt oder zu niedrig eingestuft wird?*
* Innerhalb von *4 Wochen* nach Erhalt des Bescheids kann *Widerspruch* eingelegt werden.
* Im Widerspruch sollte *konkret begründet* werden, warum der festgestellte Pflegegrad nicht ausreicht.
* Pflegeprotokolle, Arztberichte oder Fotos können helfen, die tatsächliche Pflegesituation darzustellen.
👉 Viele Einstufungen werden *nach Widerspruch nach oben korrigiert*.
---
### 10. *Wie kann man sich gut auf die Begutachtung vorbereiten?*
✅ Pflegetagebuch führen (mehrere Wochen)
✅ Alltag realistisch schildern – nichts beschönigen
✅ Medikamente & Arztunterlagen bereitlegen
✅ Angehörige oder Pflegeperson beim Termin dabei haben
✅ Besondere Belastungssituationen nicht verschweigen
👉 Ziel ist ein *ehrliches Bild der tatsächlichen Pflegebedürftigkeit*.
---
### 11. *Wann sollte ein Pflegegrad neu beantragt oder angepasst werden?*
* Wenn sich der *Gesundheitszustand verschlechtert*
* wenn neue Einschränkungen hinzukommen
* nach Krankenhausaufenthalten oder Unfällen
* wenn der Pflegeaufwand spürbar gestiegen ist
👉 Eine Höherstufung kann *jederzeit* beantragt werden.
---
### 12. *Wer hilft beim Antrag oder Widerspruch?*
* Pflegestützpunkte (kostenlose Beratung)
* Sozialverbände (z. B. *Sozialverband VdK Deutschland*)
* Pflegeberater:innen
* Hausärzte oder Fachärzte (medizinische Begründung)
* Rechtsbeistand bei komplexen Fällen
👉 Unterstützung kann entscheidend sein, damit *kein Anspruch verloren geht*.
---
### 13. *Was ist der Unterschied zwischen Pflegegrad und Pflegegeld?*
* *Pflegegrad* = Einstufung der Pflegebedürftigkeit
* *Pflegegeld* = finanzielle Leistung, wenn Angehörige oder Privatpersonen pflegen
👉 Der Pflegegrad ist die Grundlage, *um Leistungen zu erhalten*.
---
### 14. *Kann man einen Pflegegrad auch wieder verlieren?*
Ja – wenn sich der Zustand verbessert oder bei erneuter Begutachtung ein geringerer Hilfebedarf festgestellt wird.
👉 Daher ist es wichtig, *auf jede Begutachtung gut vorbereitet* zu sein und Veränderungen klar zu dokumentieren.
---
### 15. *Zusammenfassung – Das Wichtigste in Kürze:*
✅ Pflegegrad zeigt den individuellen Hilfebedarf.
✅ Die Einstufung erfolgt nach einem klaren Punktesystem.
✅ Antrag, Begutachtung und Bescheid sind standardisiert.
✅ Bei Ablehnung → Widerspruch möglich.
✅ Mit Pflegegrad stehen finanzielle und pflegerische Leistungen zu, die entlasten.
> „Pflegebedürftigkeit ist kein Schicksal, das man allein tragen muss – sondern ein Recht auf Unterstützung.“
FAQ - Warum der Hausarzt beim Pflegegradverfahren wichtig ist:
### 1. *Medizinische Dokumentation:*
* Der Hausarzt kann *Befunde, Diagnosen und Therapien* beisteuern.
* Chronische Erkrankungen, Funktionseinschränkungen oder Pflegebedürftigkeit werden so *fachlich abgesichert*.
* Diese Informationen fließen *direkt in die Bewertung* des Pflegegrads ein.
### 2. *Einschätzung des Gesundheitszustands:*
* Hausärzte sehen Patient:innen oft regelmäßig und können den *Verlauf von Krankheiten und Einschränkungen realistisch einschätzen*.
* Das ist besonders wichtig bei schleichenden Krankheitsverläufen (z. B. Demenz, Herz-Kreislauf-Erkrankungen, neurologische Störungen).
### 3. *Unterstützung beim Antrag und Widerspruch:*
* Der Hausarzt kann *Atteste, Berichte oder Stellungnahmen* beisteuern.
* Diese ärztlichen Einschätzungen sind oft *ausschlaggebend* für eine *korrekte Einstufung* oder erfolgreiche *Widerspruchsverfahren*.
### 4. *Koordination mit anderen Beteiligten:*
* Hausärzte arbeiten oft mit Angehörigen, Pflegediensten, Therapeuten und Kliniken zusammen.
* Dadurch entsteht ein *ganzheitliches Bild*, das die Gutachter nicht immer allein erfassen können.
### 5. *Vermeidung von Fehleinschätzungen:*
* Ohne medizinische Informationen kann der Gutachter leicht *wichtige Aspekte übersehen* – z. B. versteckte Einschränkungen, Schmerzsymptomatik, Belastungssituationen.
* Ein ärztlicher Bericht hilft, das zu verhindern.
---
## 📌 *Praktischer Tipp:*
* Der Hausarzt sollte *rechtzeitig vor der Begutachtung* über den Antrag informiert werden.
* Es ist sinnvoll, *eine aktuelle ärztliche Bescheinigung* mit Diagnosen, Einschränkungen und Medikamentenplan bereitzuhalten.
* Angehörige oder Pflegepersonen können *gemeinsam mit dem Hausarzt* die Pflegesituation schildern.
---
✅ *Fazit:*
> Der Hausarzt ist kein „Pflichtteilnehmer“ im Verfahren – aber ein *entscheidender Verbündeter, um den **Pflegebedarf realistisch und medizinisch fundiert darzustellen*.
> Wer den Hausarzt frühzeitig einbindet, *erhöht die Chance auf eine faire und passende Einstufung* erheblich.
* Der Hausarzt kann *Befunde, Diagnosen und Therapien* beisteuern.
* Chronische Erkrankungen, Funktionseinschränkungen oder Pflegebedürftigkeit werden so *fachlich abgesichert*.
* Diese Informationen fließen *direkt in die Bewertung* des Pflegegrads ein.
### 2. *Einschätzung des Gesundheitszustands:*
* Hausärzte sehen Patient:innen oft regelmäßig und können den *Verlauf von Krankheiten und Einschränkungen realistisch einschätzen*.
* Das ist besonders wichtig bei schleichenden Krankheitsverläufen (z. B. Demenz, Herz-Kreislauf-Erkrankungen, neurologische Störungen).
### 3. *Unterstützung beim Antrag und Widerspruch:*
* Der Hausarzt kann *Atteste, Berichte oder Stellungnahmen* beisteuern.
* Diese ärztlichen Einschätzungen sind oft *ausschlaggebend* für eine *korrekte Einstufung* oder erfolgreiche *Widerspruchsverfahren*.
### 4. *Koordination mit anderen Beteiligten:*
* Hausärzte arbeiten oft mit Angehörigen, Pflegediensten, Therapeuten und Kliniken zusammen.
* Dadurch entsteht ein *ganzheitliches Bild*, das die Gutachter nicht immer allein erfassen können.
### 5. *Vermeidung von Fehleinschätzungen:*
* Ohne medizinische Informationen kann der Gutachter leicht *wichtige Aspekte übersehen* – z. B. versteckte Einschränkungen, Schmerzsymptomatik, Belastungssituationen.
* Ein ärztlicher Bericht hilft, das zu verhindern.
---
## 📌 *Praktischer Tipp:*
* Der Hausarzt sollte *rechtzeitig vor der Begutachtung* über den Antrag informiert werden.
* Es ist sinnvoll, *eine aktuelle ärztliche Bescheinigung* mit Diagnosen, Einschränkungen und Medikamentenplan bereitzuhalten.
* Angehörige oder Pflegepersonen können *gemeinsam mit dem Hausarzt* die Pflegesituation schildern.
---
✅ *Fazit:*
> Der Hausarzt ist kein „Pflichtteilnehmer“ im Verfahren – aber ein *entscheidender Verbündeter, um den **Pflegebedarf realistisch und medizinisch fundiert darzustellen*.
> Wer den Hausarzt frühzeitig einbindet, *erhöht die Chance auf eine faire und passende Einstufung* erheblich.
FAQ -Was ist der GdB?
### 1. *Was ist der GdB?*
Der *GdB* steht für Grad der Behinderung und drückt aus, *wie stark die Teilhabe am gesellschaftlichen Leben durch gesundheitliche Beeinträchtigungen eingeschränkt ist*.
* Er wird *in Zehnerschritten zwischen 20 und 100* festgelegt.
* Ein GdB ab *50* bedeutet offiziell: *Schwerbehinderung*.
* Die Höhe des GdB beeinflusst, *welche Nachteilsausgleiche und Schutzrechte* man erhält.
👉 Es geht *nicht* nur um Diagnosen, sondern *darum, wie stark die Beeinträchtigungen im Alltag wirken*.
---
### 2. *Wer kann einen GdB beantragen?*
* Menschen mit *körperlichen, geistigen oder seelischen Beeinträchtigungen, die **länger als 6 Monate* bestehen.
* Alle gesetzlich und privat Versicherten.
* Der Antrag kann vom Betroffenen selbst oder einer bevollmächtigten Person gestellt werden.
👉 Der GdB ist *nicht an das Alter* gebunden.
---
### 3. *Wo wird der GdB beantragt?*
Der Antrag erfolgt beim *Versorgungsamt* bzw. *Landesamt für Soziales / Inklusion* des jeweiligen Bundeslandes.
📄 Antrag kann schriftlich oder online gestellt werden.
📎 Wichtig: Alle relevanten *medizinischen Unterlagen* gleich mitschicken (Arztberichte, Gutachten, Befunde).
---
### 4. *Wie läuft das GdB-Verfahren ab?*
1. Antrag stellen.
2. Behörde fordert ggf. *ärztliche Unterlagen* an.
3. Medizinischer Dienst bewertet Beeinträchtigungen nach den *Versorgungsmedizinischen Grundsätzen*.
4. Entscheidung über GdB-Höhe per Bescheid.
5. Bei Bedarf: Widerspruch einlegen.
👉 Der Prozess dauert je nach Bundesland meist *6 bis 12 Wochen*, manchmal länger.
---
### 5. *Wie wird der GdB berechnet?*
* Grundlage sind *medizinische Diagnosen + funktionelle Einschränkungen im Alltag*.
* Es gibt *Orientierungswerte* in den Versorgungsmedizinischen Grundsätzen (z. B. GdB 30 bei mittelschwerem Asthma).
* Mehrere Beeinträchtigungen werden *nicht addiert, sondern **in ihrer Gesamtauswirkung bewertet*.
👉 Entscheidend ist *die tatsächliche Einschränkung der Lebensführung*, nicht die Anzahl der Diagnosen.
---
### 6. *Welche typischen GdB-Werte gibt es?* (Beispiele)
| Erkrankung | Typischer GdB-Bereich* |
| -------------------------------------- | ------------------------ |
| Diabetes mellitus, gut eingestellt | 20–40 |
| Arthrose mittelgradig | 30–50 |
| Multiple Sklerose | 30–100 (je nach Verlauf) |
| Depression mittelgradig | 30–50 |
| Chronisch obstruktive Lungenerkrankung | 30–80 |
| Krebserkrankung (aktiv) | meist mind. 50 |
Der konkrete Wert hängt immer vom **individuellen Schweregrad* ab.
---
### 7. *Wann liegt eine Schwerbehinderung vor?*
* Ab einem GdB von *50 oder mehr* gilt man als *schwerbehindert*.
* Mit einem GdB von *30 oder 40* kann man ggf. *Gleichstellung* bei der *Bundesagentur für Arbeit* beantragen (z. B. zum besseren Kündigungsschutz).
👉 Schwerbehinderung bringt *Ansprüche & Schutzrechte* – aber *keine automatische Rente*.
---
### 8. *Welche Vorteile / Nachteilsausgleiche sind mit einem GdB verbunden?*
Je nach GdB und Merkzeichen:
* Steuererleichterungen (Pauschbeträge)
* Zusatzurlaub (5 Tage bei Schwerbehinderung)
* Kündigungsschutz
* früherer Renteneintritt / Rente für Schwerbehinderte
* Fahrpreisermäßigungen & Kfz-Steuerbefreiung (bei bestimmten Merkzeichen)
* Unterstützung bei Arbeitsplatzgestaltung
* erleichterte Reha-Leistungen
👉 Die konkreten Vorteile hängen *vom GdB und den Merkzeichen* ab.
---
### 9. *Was sind Merkzeichen und was bedeuten sie?*
Zusätzlich zum GdB können *Merkzeichen* vergeben werden, z. B.:
* *G* – erhebliche Gehbehinderung
* *aG* – außergewöhnliche Gehbehinderung
* *B* – Begleitperson erforderlich
* *RF* – Rundfunkbeitrags-Ermäßigung
* *H* – Hilflosigkeit
* *Bl* – Blindheit
👉 Merkzeichen sind *keine „Zusatzpunkte“, sondern eröffnen **besondere Rechte* (z. B. Parkausweis, ÖPNV-Vergünstigung).
---
### 10. *Wie kann ich mich gut auf das GdB-Verfahren vorbereiten?*
✅ Alle relevanten Arztberichte & Diagnosen zusammentragen
✅ Medikamente, Hilfsmittel und Beeinträchtigungen dokumentieren
✅ Einschränkungen im Alltag (z. B. Mobilität, Selbstversorgung) realistisch beschreiben
✅ Unterstützung durch Hausarzt oder Fachärzte einholen
👉 Wichtig: *Nichts beschönigen, sondern den **tatsächlichen Alltag schildern*.
---
### 11. *Was tun, wenn der GdB zu niedrig oder abgelehnt wurde?*
* *Widerspruch* innerhalb von 1 Monat nach Erhalt des Bescheids.
* Begründung mit medizinischen Unterlagen untermauern.
* ggf. ergänzende Gutachten oder Stellungnahmen von Ärzten einreichen.
* Wenn nötig: Klage vor dem Sozialgericht.
👉 Viele Bescheide werden *nach Widerspruch angepasst*.
---
### 12. *Kann der GdB auch wieder herabgesetzt werden?*
Ja.
* Bei *Befristung* wird nach einiger Zeit erneut geprüft.
* Auch auf Antrag (z. B. bei Verbesserung des Gesundheitszustands).
👉 Daher: Alle Schreiben *sorgfältig prüfen*.
---
### 13. *Wie lange ist ein GdB gültig?*
* Entweder *unbefristet*, wenn keine Besserung zu erwarten ist,
* oder *befristet* (z. B. bei Krebserkrankungen oder Reha-Prozessen).
* Verlängerung kann rechtzeitig beantragt werden.
👉 Wer den Bescheid zu spät verlängert, *riskiert Leistungslücken*.
---
### 14. *Kann ich den GdB erhöhen lassen, wenn sich mein Zustand verschlechtert?*
Ja ✅
* Antrag auf *Neufeststellung / Höherstufung* stellen.
* Aktuelle medizinische Nachweise mitschicken.
* Gutachterliche Neubewertung erfolgt wie beim Erstantrag.
👉 Wichtiger Schritt, wenn der Pflege- oder Unterstützungsbedarf wächst.
---
### 15. *Zusammenfassung – Das Wichtigste in Kürze:*
✅ Der GdB misst Einschränkungen der Teilhabe, nicht Diagnosen allein.
✅ Ab GdB 50 = Schwerbehinderung → besondere Rechte & Nachteilsausgleiche.
✅ Ärztliche Unterlagen sind entscheidend.
✅ Widerspruch ist möglich und oft erfolgreich.
✅ Merkzeichen sind Zusatzvorteile bei Mobilität oder besonderem Unterstützungsbedarf.
> „Ein GdB ist kein Stempel – sondern ein rechtliches Instrument, das Betroffenen helfen soll, ihren Alltag zu sichern und ihre Teilhabe zu schützen.“
Der *GdB* steht für Grad der Behinderung und drückt aus, *wie stark die Teilhabe am gesellschaftlichen Leben durch gesundheitliche Beeinträchtigungen eingeschränkt ist*.
* Er wird *in Zehnerschritten zwischen 20 und 100* festgelegt.
* Ein GdB ab *50* bedeutet offiziell: *Schwerbehinderung*.
* Die Höhe des GdB beeinflusst, *welche Nachteilsausgleiche und Schutzrechte* man erhält.
👉 Es geht *nicht* nur um Diagnosen, sondern *darum, wie stark die Beeinträchtigungen im Alltag wirken*.
---
### 2. *Wer kann einen GdB beantragen?*
* Menschen mit *körperlichen, geistigen oder seelischen Beeinträchtigungen, die **länger als 6 Monate* bestehen.
* Alle gesetzlich und privat Versicherten.
* Der Antrag kann vom Betroffenen selbst oder einer bevollmächtigten Person gestellt werden.
👉 Der GdB ist *nicht an das Alter* gebunden.
---
### 3. *Wo wird der GdB beantragt?*
Der Antrag erfolgt beim *Versorgungsamt* bzw. *Landesamt für Soziales / Inklusion* des jeweiligen Bundeslandes.
📄 Antrag kann schriftlich oder online gestellt werden.
📎 Wichtig: Alle relevanten *medizinischen Unterlagen* gleich mitschicken (Arztberichte, Gutachten, Befunde).
---
### 4. *Wie läuft das GdB-Verfahren ab?*
1. Antrag stellen.
2. Behörde fordert ggf. *ärztliche Unterlagen* an.
3. Medizinischer Dienst bewertet Beeinträchtigungen nach den *Versorgungsmedizinischen Grundsätzen*.
4. Entscheidung über GdB-Höhe per Bescheid.
5. Bei Bedarf: Widerspruch einlegen.
👉 Der Prozess dauert je nach Bundesland meist *6 bis 12 Wochen*, manchmal länger.
---
### 5. *Wie wird der GdB berechnet?*
* Grundlage sind *medizinische Diagnosen + funktionelle Einschränkungen im Alltag*.
* Es gibt *Orientierungswerte* in den Versorgungsmedizinischen Grundsätzen (z. B. GdB 30 bei mittelschwerem Asthma).
* Mehrere Beeinträchtigungen werden *nicht addiert, sondern **in ihrer Gesamtauswirkung bewertet*.
👉 Entscheidend ist *die tatsächliche Einschränkung der Lebensführung*, nicht die Anzahl der Diagnosen.
---
### 6. *Welche typischen GdB-Werte gibt es?* (Beispiele)
| Erkrankung | Typischer GdB-Bereich* |
| -------------------------------------- | ------------------------ |
| Diabetes mellitus, gut eingestellt | 20–40 |
| Arthrose mittelgradig | 30–50 |
| Multiple Sklerose | 30–100 (je nach Verlauf) |
| Depression mittelgradig | 30–50 |
| Chronisch obstruktive Lungenerkrankung | 30–80 |
| Krebserkrankung (aktiv) | meist mind. 50 |
Der konkrete Wert hängt immer vom **individuellen Schweregrad* ab.
---
### 7. *Wann liegt eine Schwerbehinderung vor?*
* Ab einem GdB von *50 oder mehr* gilt man als *schwerbehindert*.
* Mit einem GdB von *30 oder 40* kann man ggf. *Gleichstellung* bei der *Bundesagentur für Arbeit* beantragen (z. B. zum besseren Kündigungsschutz).
👉 Schwerbehinderung bringt *Ansprüche & Schutzrechte* – aber *keine automatische Rente*.
---
### 8. *Welche Vorteile / Nachteilsausgleiche sind mit einem GdB verbunden?*
Je nach GdB und Merkzeichen:
* Steuererleichterungen (Pauschbeträge)
* Zusatzurlaub (5 Tage bei Schwerbehinderung)
* Kündigungsschutz
* früherer Renteneintritt / Rente für Schwerbehinderte
* Fahrpreisermäßigungen & Kfz-Steuerbefreiung (bei bestimmten Merkzeichen)
* Unterstützung bei Arbeitsplatzgestaltung
* erleichterte Reha-Leistungen
👉 Die konkreten Vorteile hängen *vom GdB und den Merkzeichen* ab.
---
### 9. *Was sind Merkzeichen und was bedeuten sie?*
Zusätzlich zum GdB können *Merkzeichen* vergeben werden, z. B.:
* *G* – erhebliche Gehbehinderung
* *aG* – außergewöhnliche Gehbehinderung
* *B* – Begleitperson erforderlich
* *RF* – Rundfunkbeitrags-Ermäßigung
* *H* – Hilflosigkeit
* *Bl* – Blindheit
👉 Merkzeichen sind *keine „Zusatzpunkte“, sondern eröffnen **besondere Rechte* (z. B. Parkausweis, ÖPNV-Vergünstigung).
---
### 10. *Wie kann ich mich gut auf das GdB-Verfahren vorbereiten?*
✅ Alle relevanten Arztberichte & Diagnosen zusammentragen
✅ Medikamente, Hilfsmittel und Beeinträchtigungen dokumentieren
✅ Einschränkungen im Alltag (z. B. Mobilität, Selbstversorgung) realistisch beschreiben
✅ Unterstützung durch Hausarzt oder Fachärzte einholen
👉 Wichtig: *Nichts beschönigen, sondern den **tatsächlichen Alltag schildern*.
---
### 11. *Was tun, wenn der GdB zu niedrig oder abgelehnt wurde?*
* *Widerspruch* innerhalb von 1 Monat nach Erhalt des Bescheids.
* Begründung mit medizinischen Unterlagen untermauern.
* ggf. ergänzende Gutachten oder Stellungnahmen von Ärzten einreichen.
* Wenn nötig: Klage vor dem Sozialgericht.
👉 Viele Bescheide werden *nach Widerspruch angepasst*.
---
### 12. *Kann der GdB auch wieder herabgesetzt werden?*
Ja.
* Bei *Befristung* wird nach einiger Zeit erneut geprüft.
* Auch auf Antrag (z. B. bei Verbesserung des Gesundheitszustands).
👉 Daher: Alle Schreiben *sorgfältig prüfen*.
---
### 13. *Wie lange ist ein GdB gültig?*
* Entweder *unbefristet*, wenn keine Besserung zu erwarten ist,
* oder *befristet* (z. B. bei Krebserkrankungen oder Reha-Prozessen).
* Verlängerung kann rechtzeitig beantragt werden.
👉 Wer den Bescheid zu spät verlängert, *riskiert Leistungslücken*.
---
### 14. *Kann ich den GdB erhöhen lassen, wenn sich mein Zustand verschlechtert?*
Ja ✅
* Antrag auf *Neufeststellung / Höherstufung* stellen.
* Aktuelle medizinische Nachweise mitschicken.
* Gutachterliche Neubewertung erfolgt wie beim Erstantrag.
👉 Wichtiger Schritt, wenn der Pflege- oder Unterstützungsbedarf wächst.
---
### 15. *Zusammenfassung – Das Wichtigste in Kürze:*
✅ Der GdB misst Einschränkungen der Teilhabe, nicht Diagnosen allein.
✅ Ab GdB 50 = Schwerbehinderung → besondere Rechte & Nachteilsausgleiche.
✅ Ärztliche Unterlagen sind entscheidend.
✅ Widerspruch ist möglich und oft erfolgreich.
✅ Merkzeichen sind Zusatzvorteile bei Mobilität oder besonderem Unterstützungsbedarf.
> „Ein GdB ist kein Stempel – sondern ein rechtliches Instrument, das Betroffenen helfen soll, ihren Alltag zu sichern und ihre Teilhabe zu schützen.“
FAQ – Rauchen verstehen & aufhören
### 1. *Warum ist Rauchen so gefährlich?*
Rauchen ist *die häufigste vermeidbare Todesursache* weltweit.
Jede Zigarette enthält mehr als *7.000 chemische Substanzen, über 70 davon sind **krebserregend*.
Rauchen schädigt:
* *Lunge* (Entzündung, Vernarbung, Verlust der Atemleistung)
* *Herz-Kreislauf-System* (Verengung der Gefäße, Bluthochdruck)
* *Immunsystem* (höhere Infektanfälligkeit)
* *Zellstoffwechsel* (beschleunigte Alterung, Hautschäden)
👉 Schon wenige Zigaretten pro Tag erhöhen das Risiko für schwere Erkrankungen deutlich.
---
### 2. *Welche Krankheiten werden durch Rauchen begünstigt?*
Rauchen ist ein Hauptfaktor für:
* *Chronisch obstruktive Lungenerkrankung* (COPD)
* *Lungenkrebs*
* *Koronare Herzkrankheit*
* *Schlaganfall*
* *Bluthochdruck*
* *Periphere arterielle Verschlusskrankheit*
Zusätzlich steigt das Risiko für *Infekte, Impotenz, Osteoporose* und *Fruchtbarkeitsstörungen*.
---
### 3. *Warum macht Rauchen so schnell abhängig?*
Der Hauptwirkstoff *Nikotin* erreicht innerhalb von *10 Sekunden* nach dem Inhalieren das Gehirn.
Dort aktiviert es das *Dopamin-Belohnungssystem* – das gleiche System, das auch bei Drogen wie Kokain stimuliert wird.
* *Schneller Dopaminschub* = Wohlgefühl
* *Abfall des Spiegels* = Gereiztheit, Unruhe, Verlangen nach der nächsten Zigarette
👉 Rauchen ist *keine schlechte Angewohnheit, sondern eine **handfeste Abhängigkeit*.
---
### 4. *Was passiert in der Lunge beim Rauchen?*
* Die Flimmerhärchen, die normalerweise Schadstoffe aus der Lunge abtransportieren, werden *gelähmt oder zerstört*.
* Entzündungen entstehen → Husten, Schleim, Atemnot.
* Die Lungenbläschen werden beschädigt → irreversibler Funktionsverlust.
* Das Risiko für Krebs, COPD und Infekte steigt drastisch.
💡 Gute Nachricht: Bereits nach *wenigen Wochen Rauchstopp* beginnt der Körper, sich zu regenerieren.
---
### 5. *Was sind typische Entzugserscheinungen beim Rauchstopp?*
* innere Unruhe
* Reizbarkeit, Konzentrationsstörungen
* Schlafprobleme
* vermehrter Appetit
* vorübergehender Husten
Diese Symptome sind *vorübergehend* und ein Zeichen, dass sich der Körper entgiftet und neu justiert.
👉 Entzugserscheinungen sind *kein Rückschritt, sondern ein Zeichen des **Heilungsprozesses*.
---
### 6. *Wie schnell verbessert sich die Gesundheit nach dem Rauchstopp?*
* *20 Minuten*: Blutdruck & Puls normalisieren sich.
* *8 Stunden*: Sauerstoffgehalt im Blut steigt.
* *2 Tage*: Nikotin ist aus dem Körper ausgeschieden.
* *2 Wochen bis 3 Monate*: Durchblutung verbessert sich, Lunge arbeitet besser.
* *1 Jahr*: Herzinfarktrisiko halbiert sich.
* *10 Jahre*: Lungenkrebsrisiko halbiert sich im Vergleich zu Rauchern.
👉 Der Körper hat ein enormes Regenerationspotenzial – *in jedem Alter*.
---
### 7. *Gibt es sichere Alternativen zum Rauchen (z. B. E-Zigarette oder Shisha)?*
Nein. Auch:
* *E-Zigaretten* enthalten Nikotin & Schadstoffe, wenn auch weniger als Tabakrauch.
* *Shisha* enthält große Mengen Kohlenmonoxid und Giftstoffe.
* *Heated Tobacco* ist ebenfalls *gesundheitsschädlich*.
👉 „Weniger schädlich“ bedeutet *nicht harmlos*.
---
### 8. *Welche Methoden helfen beim Rauchstopp?*
* Ärztlich begleitete Entwöhnungsprogramme
* Nikotinersatztherapie (Pflaster, Kaugummis, Inhaler)
* Medikamente zur Reduktion des Verlangens
* Verhaltenstherapie / Coaching
* Gruppenkurse oder Onlineprogramme
* Atem- und Entspannungstechniken zur Stressbewältigung
💡 Studien zeigen: *Begleitete Programme verdoppeln bis verdreifachen die Erfolgsquote*.
---
### 9. *Ist es jemals „zu spät“, aufzuhören?*
Nein.
Egal ob mit 25, 45 oder 75 Jahren – *ein Rauchstopp verbessert immer die Gesundheit*.
* Atemnot kann sich bessern
* Lebensqualität steigt
* Herz-Kreislauf-System regeneriert sich
* Risiko für Krebs, Schlaganfall und Infekte sinkt
👉 Jeder Tag ohne Zigarette zählt.
---
### 10. *Wie kann ich mit Stress umgehen, wenn ich nicht mehr rauche?*
Rauchen beruhigt *nicht wirklich*, es unterdrückt nur Entzugssymptome.
Bessere Strategien sind:
✅ Atemübungen & Achtsamkeit
✅ Bewegung (spazieren, Sport)
✅ Wasser trinken, Kaugummi kauen
✅ bewusste Pausen einplanen
✅ „Ich brauche das nicht mehr“-Gedanken trainieren
👉 So ersetzt du ein altes Muster durch ein gesundes.
---
### 11. *Wie kann das Umfeld beim Aufhören helfen?*
* Offen mit Freunden, Familie oder Kollegen sprechen
* Unterstützung und Verständnis einfordern
* Rauchfreie Zonen schaffen
* Belohnungen für Etappenziele vereinbaren
💡 Menschen, die *soziale Unterstützung* haben, schaffen den Rauchstopp *deutlich häufiger*.
---
### 12. *Wie gefährlich ist Passivrauchen?*
Sehr gefährlich.
* Passivrauch enthält dieselben Giftstoffe wie inhaliertes Rauchen.
* Kinder, Schwangere und Menschen mit Atemwegserkrankungen sind besonders gefährdet.
* Passivrauchen erhöht das Risiko für *Lungenkrebs, **Asthma bronchiale* und *Mittelohrentzündung* bei Kindern.
👉 Rauchfreie Räume sind *Gesundheitsschutz*.
---
### 13. *Warum lohnt sich ein Rauchstopp auch finanziell?*
Wer z. B. 1 Packung pro Tag à 8 € raucht, gibt im Jahr rund *2.900 €* aus.
👉 In 10 Jahren: fast *30.000 €* – nur für Gift.
Ein Rauchstopp bedeutet also *mehr Gesundheit und mehr Freiheit* – auch finanziell.
---
### 14. *Was ist der wichtigste erste Schritt, um aufzuhören?*
* *Ehrlich zu sich selbst sein:* Warum rauche ich wirklich?
* *Ein Datum festlegen.*
* *Unterstützung holen.*
* *Vorbereitung schaffen:* Rauchutensilien entfernen, Strategien für Auslöser entwickeln.
👉 Motivation ist der Zündfunke – Struktur hält das Feuer am Leben.
---
### 15. *Zusammenfassung – Warum sich der Rauchstopp lohnt:*
✅ bessere Lungenfunktion
✅ höherer Energielevel
✅ geringeres Krankheitsrisiko
✅ schöneres Hautbild
✅ mehr Geld & Lebensqualität
✅ längeres Leben
> „Es gibt keinen perfekten Moment, um aufzuhören.
> Aber jeder Tag, an dem du es tust, kann der Anfang eines neuen Lebens sein.“
---
✅ *Fazit:*
Rauchen ist nicht „nur eine Gewohnheit“ – es ist eine *medizinisch relevante Abhängigkeit*, die behandelbar ist.
Mit dem richtigen Plan, professioneller Begleitung und einem starken „Warum“ schaffen es sehr viele Menschen, *dauerhaft rauchfrei zu werden*.
Rauchen ist *die häufigste vermeidbare Todesursache* weltweit.
Jede Zigarette enthält mehr als *7.000 chemische Substanzen, über 70 davon sind **krebserregend*.
Rauchen schädigt:
* *Lunge* (Entzündung, Vernarbung, Verlust der Atemleistung)
* *Herz-Kreislauf-System* (Verengung der Gefäße, Bluthochdruck)
* *Immunsystem* (höhere Infektanfälligkeit)
* *Zellstoffwechsel* (beschleunigte Alterung, Hautschäden)
👉 Schon wenige Zigaretten pro Tag erhöhen das Risiko für schwere Erkrankungen deutlich.
---
### 2. *Welche Krankheiten werden durch Rauchen begünstigt?*
Rauchen ist ein Hauptfaktor für:
* *Chronisch obstruktive Lungenerkrankung* (COPD)
* *Lungenkrebs*
* *Koronare Herzkrankheit*
* *Schlaganfall*
* *Bluthochdruck*
* *Periphere arterielle Verschlusskrankheit*
Zusätzlich steigt das Risiko für *Infekte, Impotenz, Osteoporose* und *Fruchtbarkeitsstörungen*.
---
### 3. *Warum macht Rauchen so schnell abhängig?*
Der Hauptwirkstoff *Nikotin* erreicht innerhalb von *10 Sekunden* nach dem Inhalieren das Gehirn.
Dort aktiviert es das *Dopamin-Belohnungssystem* – das gleiche System, das auch bei Drogen wie Kokain stimuliert wird.
* *Schneller Dopaminschub* = Wohlgefühl
* *Abfall des Spiegels* = Gereiztheit, Unruhe, Verlangen nach der nächsten Zigarette
👉 Rauchen ist *keine schlechte Angewohnheit, sondern eine **handfeste Abhängigkeit*.
---
### 4. *Was passiert in der Lunge beim Rauchen?*
* Die Flimmerhärchen, die normalerweise Schadstoffe aus der Lunge abtransportieren, werden *gelähmt oder zerstört*.
* Entzündungen entstehen → Husten, Schleim, Atemnot.
* Die Lungenbläschen werden beschädigt → irreversibler Funktionsverlust.
* Das Risiko für Krebs, COPD und Infekte steigt drastisch.
💡 Gute Nachricht: Bereits nach *wenigen Wochen Rauchstopp* beginnt der Körper, sich zu regenerieren.
---
### 5. *Was sind typische Entzugserscheinungen beim Rauchstopp?*
* innere Unruhe
* Reizbarkeit, Konzentrationsstörungen
* Schlafprobleme
* vermehrter Appetit
* vorübergehender Husten
Diese Symptome sind *vorübergehend* und ein Zeichen, dass sich der Körper entgiftet und neu justiert.
👉 Entzugserscheinungen sind *kein Rückschritt, sondern ein Zeichen des **Heilungsprozesses*.
---
### 6. *Wie schnell verbessert sich die Gesundheit nach dem Rauchstopp?*
* *20 Minuten*: Blutdruck & Puls normalisieren sich.
* *8 Stunden*: Sauerstoffgehalt im Blut steigt.
* *2 Tage*: Nikotin ist aus dem Körper ausgeschieden.
* *2 Wochen bis 3 Monate*: Durchblutung verbessert sich, Lunge arbeitet besser.
* *1 Jahr*: Herzinfarktrisiko halbiert sich.
* *10 Jahre*: Lungenkrebsrisiko halbiert sich im Vergleich zu Rauchern.
👉 Der Körper hat ein enormes Regenerationspotenzial – *in jedem Alter*.
---
### 7. *Gibt es sichere Alternativen zum Rauchen (z. B. E-Zigarette oder Shisha)?*
Nein. Auch:
* *E-Zigaretten* enthalten Nikotin & Schadstoffe, wenn auch weniger als Tabakrauch.
* *Shisha* enthält große Mengen Kohlenmonoxid und Giftstoffe.
* *Heated Tobacco* ist ebenfalls *gesundheitsschädlich*.
👉 „Weniger schädlich“ bedeutet *nicht harmlos*.
---
### 8. *Welche Methoden helfen beim Rauchstopp?*
* Ärztlich begleitete Entwöhnungsprogramme
* Nikotinersatztherapie (Pflaster, Kaugummis, Inhaler)
* Medikamente zur Reduktion des Verlangens
* Verhaltenstherapie / Coaching
* Gruppenkurse oder Onlineprogramme
* Atem- und Entspannungstechniken zur Stressbewältigung
💡 Studien zeigen: *Begleitete Programme verdoppeln bis verdreifachen die Erfolgsquote*.
---
### 9. *Ist es jemals „zu spät“, aufzuhören?*
Nein.
Egal ob mit 25, 45 oder 75 Jahren – *ein Rauchstopp verbessert immer die Gesundheit*.
* Atemnot kann sich bessern
* Lebensqualität steigt
* Herz-Kreislauf-System regeneriert sich
* Risiko für Krebs, Schlaganfall und Infekte sinkt
👉 Jeder Tag ohne Zigarette zählt.
---
### 10. *Wie kann ich mit Stress umgehen, wenn ich nicht mehr rauche?*
Rauchen beruhigt *nicht wirklich*, es unterdrückt nur Entzugssymptome.
Bessere Strategien sind:
✅ Atemübungen & Achtsamkeit
✅ Bewegung (spazieren, Sport)
✅ Wasser trinken, Kaugummi kauen
✅ bewusste Pausen einplanen
✅ „Ich brauche das nicht mehr“-Gedanken trainieren
👉 So ersetzt du ein altes Muster durch ein gesundes.
---
### 11. *Wie kann das Umfeld beim Aufhören helfen?*
* Offen mit Freunden, Familie oder Kollegen sprechen
* Unterstützung und Verständnis einfordern
* Rauchfreie Zonen schaffen
* Belohnungen für Etappenziele vereinbaren
💡 Menschen, die *soziale Unterstützung* haben, schaffen den Rauchstopp *deutlich häufiger*.
---
### 12. *Wie gefährlich ist Passivrauchen?*
Sehr gefährlich.
* Passivrauch enthält dieselben Giftstoffe wie inhaliertes Rauchen.
* Kinder, Schwangere und Menschen mit Atemwegserkrankungen sind besonders gefährdet.
* Passivrauchen erhöht das Risiko für *Lungenkrebs, **Asthma bronchiale* und *Mittelohrentzündung* bei Kindern.
👉 Rauchfreie Räume sind *Gesundheitsschutz*.
---
### 13. *Warum lohnt sich ein Rauchstopp auch finanziell?*
Wer z. B. 1 Packung pro Tag à 8 € raucht, gibt im Jahr rund *2.900 €* aus.
👉 In 10 Jahren: fast *30.000 €* – nur für Gift.
Ein Rauchstopp bedeutet also *mehr Gesundheit und mehr Freiheit* – auch finanziell.
---
### 14. *Was ist der wichtigste erste Schritt, um aufzuhören?*
* *Ehrlich zu sich selbst sein:* Warum rauche ich wirklich?
* *Ein Datum festlegen.*
* *Unterstützung holen.*
* *Vorbereitung schaffen:* Rauchutensilien entfernen, Strategien für Auslöser entwickeln.
👉 Motivation ist der Zündfunke – Struktur hält das Feuer am Leben.
---
### 15. *Zusammenfassung – Warum sich der Rauchstopp lohnt:*
✅ bessere Lungenfunktion
✅ höherer Energielevel
✅ geringeres Krankheitsrisiko
✅ schöneres Hautbild
✅ mehr Geld & Lebensqualität
✅ längeres Leben
> „Es gibt keinen perfekten Moment, um aufzuhören.
> Aber jeder Tag, an dem du es tust, kann der Anfang eines neuen Lebens sein.“
---
✅ *Fazit:*
Rauchen ist nicht „nur eine Gewohnheit“ – es ist eine *medizinisch relevante Abhängigkeit*, die behandelbar ist.
Mit dem richtigen Plan, professioneller Begleitung und einem starken „Warum“ schaffen es sehr viele Menschen, *dauerhaft rauchfrei zu werden*.
FAQ – Schlafstörungen verstehen und behandeln
### 1. *Was versteht man unter einer Schlafstörung?*
Von einer Schlafstörung spricht man, wenn der Schlaf *über Wochen oder Monate* gestört ist und zu *Tagesmüdigkeit*, Konzentrationsproblemen oder Erschöpfung führt.
Typische Symptome sind:
* Einschlaf- oder Durchschlafprobleme
* Frühes Erwachen
* Nicht erholsamer Schlaf
* Tagesmüdigkeit trotz ausreichender Schlafzeit
---
### 2. *Wie häufig sind Schlafstörungen?*
Rund *ein Drittel der Erwachsenen* leidet zeitweise unter Schlafproblemen. Etwa *10–15 %* entwickeln eine chronische Schlafstörung. Besonders betroffen sind Menschen mit *Stress, **Schichtarbeit, **Hormonveränderungen* oder *chronischen Erkrankungen*.
---
### 3. *Was sind die häufigsten Ursachen?*
Schlafstörungen haben viele mögliche Auslöser:
* Stress, Sorgen, Grübeln
* Hormonschwankungen (z. B. Wechseljahre)
* Ungünstige Schlafgewohnheiten (z. B. Bildschirmzeit, spätes Essen)
* Schlafumgebung (Licht, Lärm, Temperatur)
* Medikamente oder Substanzen (Koffein, Alkohol, Nikotin)
* Psychische Belastungen (Angst, Depression)
* *Schlafapnoe* oder andere körperliche Erkrankungen
---
### 4. *Wann sollte ich ärztliche Hilfe suchen?*
Wenn Schlafprobleme:
* länger als *3 Wochen* andauern,
* die *Leistungsfähigkeit am Tag* deutlich einschränken,
* mit *Atemaussetzern, starkem Schnarchen oder nächtlichem Herzrasen* einhergehen,
* oder sich *trotz eigener Maßnahmen* nicht bessern,
sollten Sie sich *ärztlich untersuchen lassen*.
---
### 5. *Wie wird eine Schlafstörung diagnostiziert?*
* Ärztliche Anamnese (Gespräch, Schlafverhalten, Lebensstil)
* Fragebögen und Schlaftagebuch
* Körperliche Untersuchung
* Blutuntersuchungen bei Verdacht auf hormonelle oder Stoffwechselstörungen
* *Polysomnographie* (Schlaflabor) oder Screening zu Hause (z. B. digitales Schlafdiagnostik-System) bei Verdacht auf Atemstörungen
---
### 6. *Welche Formen von Schlafstörungen gibt es?*
* *Insomnie:* Ein- und Durchschlafstörungen
* *Hypersomnie:* übermäßige Schläfrigkeit am Tag
* *Schlafapnoe:* Atemaussetzer im Schlaf
* *Restless-Legs-Syndrom:* Bewegungsunruhe der Beine
* *Zirkadiane Rhythmusstörungen:* gestörter Schlaf-Wach-Rhythmus
* *Parasomnien:* ungewöhnliche Verhaltensweisen im Schlaf (z. B. Schlafwandeln)
---
### 7. *Welche Folgen können unbehandelte Schlafstörungen haben?*
Chronischer Schlafmangel kann:
* das *Immunsystem schwächen*,
* die *Konzentration, Stimmung und Leistungsfähigkeit* verschlechtern,
* das *Risiko für Bluthochdruck*, Stoffwechselerkrankungen und Herz-Kreislauf-Probleme erhöhen,
* psychische Erkrankungen wie *Depression* verstärken oder auslösen.
---
### 8. *Welche Behandlungsformen gibt es?*
Je nach Ursache können verschiedene Maßnahmen helfen:
* Schlafhygiene und Entspannungstechniken
* Verhaltenstherapie (z. B. *Kognitive Verhaltenstherapie für Insomnie*)
* Atemtherapie bei Schlafapnoe
* Hormon- und Stoffwechselregulation (z. B. Schilddrüse, Wechseljahre)
* Digitale Schlaftherapien auf Rezept (z. B. *somnovia, **HelloBetter Schlafen*)
* ggf. medikamentöse Therapie unter ärztlicher Kontrolle
---
### 9. *Kann ich selbst etwas tun, um besser zu schlafen?*
✅ Feste Schlafenszeiten einhalten
✅ Abends auf Koffein, Nikotin und Alkohol verzichten
✅ Kein Handy oder Tablet kurz vor dem Schlaf
✅ Schlafzimmer kühl, ruhig und dunkel halten
✅ Tagsüber ausreichend Bewegung und Licht
✅ Entspannungsrituale (Atemübungen, Meditation, warme Dusche)
---
### 10. *Wie unterscheiden sich gelegentliche Schlafprobleme von einer Schlafstörung?*
* *Gelegentliche Schlafprobleme* entstehen oft durch Stressphasen oder Lebensveränderungen und verschwinden meist nach kurzer Zeit.
* *Schlafstörungen* sind *langandauernd* und wirken sich *deutlich auf das tägliche Leben* aus – hier ist eine gezielte Diagnostik und Therapie wichtig.
---
### 11. *Sind Schlafmittel eine Lösung?*
Kurzfristig können Schlafmittel helfen – *aber*:
* Sie beheben nicht die Ursache.
* Sie können abhängig machen.
* Die Schlafqualität ist oft nicht erholsam.
👉 Daher sollten Schlafmittel *nur zeitlich begrenzt und unter ärztlicher Aufsicht* eingenommen werden.
---
### 12. *Gibt es Alternativen zu Medikamenten?*
Ja. Studien zeigen, dass nicht-medikamentöse Ansätze wie:
* Entspannungstechniken,
* Verhaltenstherapie,
* Atemtraining,
* pflanzliche Präparate (z. B. Baldrian, Lavendel),
* digitale Schlafprogramme
langfristig *wirksamer und nachhaltiger* sind.
---
### 13. *Was kann ich tun, wenn ich nachts aufwache und nicht mehr einschlafen kann?*
* Nicht krampfhaft versuchen, weiterzuschlafen
* Aufstehen, etwas Ruhiges tun (lesen, atmen, nicht aufs Handy schauen)
* Leises Licht, kein grelles Licht
* Wenn Gedanken kreisen: Notizblock verwenden – Gedanken „parken“
* Entspannungsübungen durchführen
---
### 14. *Kann Schlafstörungen vorbeugt werden?*
Ja — durch *präventive Maßnahmen*:
* Stressreduktion
* Bewegung und Tageslicht
* Gute Schlafhygiene
* Hormon- und Stoffwechsel-Check ab 40 Jahren
* Keine späten, schweren Mahlzeiten
* Digitale Pausen vor dem Schlaf
---
### 15. *Wie läuft eine Schlafsprechstunde ab?*
* Erhebung Ihrer individuellen Schlafprobleme
* Erfassung möglicher Ursachen (Stress, Hormone, Atem, Stoffwechsel)
* ggf. digitale Schlafmessung zu Hause
* Erstellung eines *individuellen Therapieplans*
* Auf Wunsch Integration in ganzheitliche Programme (z. B. Anti-Stress, Hormonbalance, Gewichtsmanagement)
---
✅ *Hinweis:* Schlafstörungen sind behandelbar. Je früher Sie handeln, desto leichter kann sich Ihr Schlaf wieder normalisieren.
Von einer Schlafstörung spricht man, wenn der Schlaf *über Wochen oder Monate* gestört ist und zu *Tagesmüdigkeit*, Konzentrationsproblemen oder Erschöpfung führt.
Typische Symptome sind:
* Einschlaf- oder Durchschlafprobleme
* Frühes Erwachen
* Nicht erholsamer Schlaf
* Tagesmüdigkeit trotz ausreichender Schlafzeit
---
### 2. *Wie häufig sind Schlafstörungen?*
Rund *ein Drittel der Erwachsenen* leidet zeitweise unter Schlafproblemen. Etwa *10–15 %* entwickeln eine chronische Schlafstörung. Besonders betroffen sind Menschen mit *Stress, **Schichtarbeit, **Hormonveränderungen* oder *chronischen Erkrankungen*.
---
### 3. *Was sind die häufigsten Ursachen?*
Schlafstörungen haben viele mögliche Auslöser:
* Stress, Sorgen, Grübeln
* Hormonschwankungen (z. B. Wechseljahre)
* Ungünstige Schlafgewohnheiten (z. B. Bildschirmzeit, spätes Essen)
* Schlafumgebung (Licht, Lärm, Temperatur)
* Medikamente oder Substanzen (Koffein, Alkohol, Nikotin)
* Psychische Belastungen (Angst, Depression)
* *Schlafapnoe* oder andere körperliche Erkrankungen
---
### 4. *Wann sollte ich ärztliche Hilfe suchen?*
Wenn Schlafprobleme:
* länger als *3 Wochen* andauern,
* die *Leistungsfähigkeit am Tag* deutlich einschränken,
* mit *Atemaussetzern, starkem Schnarchen oder nächtlichem Herzrasen* einhergehen,
* oder sich *trotz eigener Maßnahmen* nicht bessern,
sollten Sie sich *ärztlich untersuchen lassen*.
---
### 5. *Wie wird eine Schlafstörung diagnostiziert?*
* Ärztliche Anamnese (Gespräch, Schlafverhalten, Lebensstil)
* Fragebögen und Schlaftagebuch
* Körperliche Untersuchung
* Blutuntersuchungen bei Verdacht auf hormonelle oder Stoffwechselstörungen
* *Polysomnographie* (Schlaflabor) oder Screening zu Hause (z. B. digitales Schlafdiagnostik-System) bei Verdacht auf Atemstörungen
---
### 6. *Welche Formen von Schlafstörungen gibt es?*
* *Insomnie:* Ein- und Durchschlafstörungen
* *Hypersomnie:* übermäßige Schläfrigkeit am Tag
* *Schlafapnoe:* Atemaussetzer im Schlaf
* *Restless-Legs-Syndrom:* Bewegungsunruhe der Beine
* *Zirkadiane Rhythmusstörungen:* gestörter Schlaf-Wach-Rhythmus
* *Parasomnien:* ungewöhnliche Verhaltensweisen im Schlaf (z. B. Schlafwandeln)
---
### 7. *Welche Folgen können unbehandelte Schlafstörungen haben?*
Chronischer Schlafmangel kann:
* das *Immunsystem schwächen*,
* die *Konzentration, Stimmung und Leistungsfähigkeit* verschlechtern,
* das *Risiko für Bluthochdruck*, Stoffwechselerkrankungen und Herz-Kreislauf-Probleme erhöhen,
* psychische Erkrankungen wie *Depression* verstärken oder auslösen.
---
### 8. *Welche Behandlungsformen gibt es?*
Je nach Ursache können verschiedene Maßnahmen helfen:
* Schlafhygiene und Entspannungstechniken
* Verhaltenstherapie (z. B. *Kognitive Verhaltenstherapie für Insomnie*)
* Atemtherapie bei Schlafapnoe
* Hormon- und Stoffwechselregulation (z. B. Schilddrüse, Wechseljahre)
* Digitale Schlaftherapien auf Rezept (z. B. *somnovia, **HelloBetter Schlafen*)
* ggf. medikamentöse Therapie unter ärztlicher Kontrolle
---
### 9. *Kann ich selbst etwas tun, um besser zu schlafen?*
✅ Feste Schlafenszeiten einhalten
✅ Abends auf Koffein, Nikotin und Alkohol verzichten
✅ Kein Handy oder Tablet kurz vor dem Schlaf
✅ Schlafzimmer kühl, ruhig und dunkel halten
✅ Tagsüber ausreichend Bewegung und Licht
✅ Entspannungsrituale (Atemübungen, Meditation, warme Dusche)
---
### 10. *Wie unterscheiden sich gelegentliche Schlafprobleme von einer Schlafstörung?*
* *Gelegentliche Schlafprobleme* entstehen oft durch Stressphasen oder Lebensveränderungen und verschwinden meist nach kurzer Zeit.
* *Schlafstörungen* sind *langandauernd* und wirken sich *deutlich auf das tägliche Leben* aus – hier ist eine gezielte Diagnostik und Therapie wichtig.
---
### 11. *Sind Schlafmittel eine Lösung?*
Kurzfristig können Schlafmittel helfen – *aber*:
* Sie beheben nicht die Ursache.
* Sie können abhängig machen.
* Die Schlafqualität ist oft nicht erholsam.
👉 Daher sollten Schlafmittel *nur zeitlich begrenzt und unter ärztlicher Aufsicht* eingenommen werden.
---
### 12. *Gibt es Alternativen zu Medikamenten?*
Ja. Studien zeigen, dass nicht-medikamentöse Ansätze wie:
* Entspannungstechniken,
* Verhaltenstherapie,
* Atemtraining,
* pflanzliche Präparate (z. B. Baldrian, Lavendel),
* digitale Schlafprogramme
langfristig *wirksamer und nachhaltiger* sind.
---
### 13. *Was kann ich tun, wenn ich nachts aufwache und nicht mehr einschlafen kann?*
* Nicht krampfhaft versuchen, weiterzuschlafen
* Aufstehen, etwas Ruhiges tun (lesen, atmen, nicht aufs Handy schauen)
* Leises Licht, kein grelles Licht
* Wenn Gedanken kreisen: Notizblock verwenden – Gedanken „parken“
* Entspannungsübungen durchführen
---
### 14. *Kann Schlafstörungen vorbeugt werden?*
Ja — durch *präventive Maßnahmen*:
* Stressreduktion
* Bewegung und Tageslicht
* Gute Schlafhygiene
* Hormon- und Stoffwechsel-Check ab 40 Jahren
* Keine späten, schweren Mahlzeiten
* Digitale Pausen vor dem Schlaf
---
### 15. *Wie läuft eine Schlafsprechstunde ab?*
* Erhebung Ihrer individuellen Schlafprobleme
* Erfassung möglicher Ursachen (Stress, Hormone, Atem, Stoffwechsel)
* ggf. digitale Schlafmessung zu Hause
* Erstellung eines *individuellen Therapieplans*
* Auf Wunsch Integration in ganzheitliche Programme (z. B. Anti-Stress, Hormonbalance, Gewichtsmanagement)
---
✅ *Hinweis:* Schlafstörungen sind behandelbar. Je früher Sie handeln, desto leichter kann sich Ihr Schlaf wieder normalisieren.